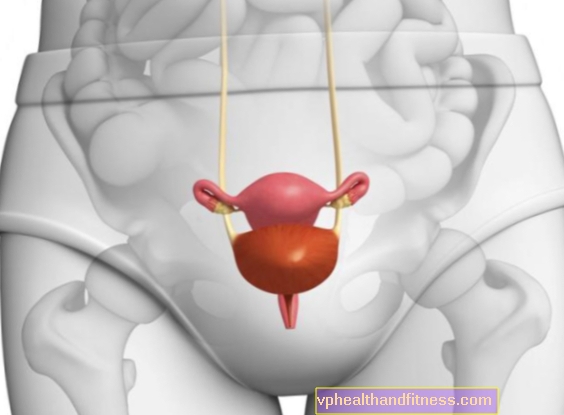
Mandag den 12. november 2012.- Det er i mange tilfælde af infertilitet det næste trin til kunstig befrugtning og in vitro-befrugtning. Selv om den første graviditet af en patient med donerede oocytter blev opnået i 1983, og det første barn født af denne teknik blev født i februar 1984 (1988 i Spanien), for næsten 30 år siden, er der mange tvivl, der angriber patienter, når deres assisterede reproduktionsspecialist tilbyder dem denne mulighed med højere succesrate end konventionel in vitro-befrugtning.
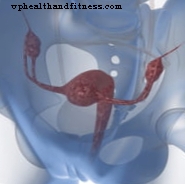
I virkeligheden er oocytdonation intet andet end en forbedring af in vitro-befrugtning (IVF). Faktisk er det nøjagtigt, hvad det består af, med en forskel fra den originale teknik. De anvendte æg er fra en donor, og sæden kan være fra den mandlige partner af modtageren eller også fra donoren. De embryoner, der hidrører fra IVF, indføres i modtageren, og hvis de implanteres i livmoderen, udføres en graviditet normalt.
Kvinder, der tyr til ægdonation, har infertilitetsproblemer. I mange tilfælde skyldes det, at de har en nedsat æggestokkreserv eller oocytter af dårlig kvalitet, hvilket ofte er forbundet med alderen. Donoræg kommer fra unge kvinder, hvor dette ikke sker, og derfor er succesraten højere.
Lederen for Human Reproduktion af Hospital de Cruces de Bilbao, Roberto Matorras, forklarer, at der ikke er nogen protokol, der involverer brugen af friske eller forglasede oocytter (den mest avancerede fryseteknik), men at der i princippet "forglasning anvendes mere som en reservation ". Det forekommer for eksempel, når der er planlagt en frisk ægdonation, og donoren bliver syg. Synkroniseringsarbejdet har været svært at få til det øjeblik, og for ikke at gå glip af muligheden kan frosne oocytter implanteres til modtageren, der ifølge en nylig undersøgelse offentliggjort i 'Fertilitet og sterilitet' opnår den samme effektivitet som frisk .
Forglasede oocytter er også de mest egnede, hvis de skal forskydes. Dette kan ske, når et assisteret reproduktionscenter har oocytter, der er egnede til et andet af dets samme netværk beliggende i en anden provins i Spanien.
Forglasede oocytter anvendes også normalt, hvis der skal søges en donor med særlige egenskaber, det vil sige med en sjælden fænotype. Hvis en donor ankommer til en avlsklinik, for eksempel orientalsk, er det let for dem at fryse deres oocytter, hvis det er tilfældet, at en ufrugtbar kvinde med samme fænotype skal ty til donation af oocytter for at være mor. For at anvende frosne oocytter er det under alle omstændigheder vigtigt, at klinikken har et godt forglasningsprogram, dvs. erfaring i denne fryseteknik.
Netop en af de seneste udviklinger er meddelelsen fra American Society of Reproductive Medicine, er at den offentliggjorde, at brugen af frosne oocytter til at bevare fertiliteten ikke længere var en eksperimentel teknik.
Nyheden bestod mere i at validere en voksende tendens, såsom frysning af oocytter år før hun fik børn til at bruge dem, når kvinden finder det passende, men det gælder også donerede oocytter.
Ifølge Matorras er der to måder at bruge IVF med oocytdonation. Den første er at matche modtagerens naturlige cyklus med donorens, som er medicineret til at stimulere produktionen af oocytter. På det rette tidspunkt for ægløsning modtager modtageren de embryoner, der befrugtes på laboratoriet.
Imidlertid er det let for visse synkroniseringsproblemer at eksistere, og det er derfor, ifølge Bilbao-specialist, det er normalt, at det, der kaldes en substitueret behandlingscyklus, udføres. "Det er en hormonel medicin, der kan siges at producere en lignende tilstand som overgangsalderen, " siger Matorras. Ved at bruge denne medicin, som er meget mere behagelig at administrere end den æggestimuleringsbehandling, som donoren modtager, kan cyklussen tilpasses enhver ændring i cyklussen for kvinden, der tilbyder hendes oocytter. Hvad der er tilsigtet med denne medicin, som normalt består af østrogener, er, at kvinden udvikler endometrium, som hun ville udvikle sig, hvis hun blev gravid naturligt.
En anden grund til at vælge erstatningscyklus er logistik. Ved brug af disse lægemidler kan klinikker organisere og undgå for eksempel at det falder sammen med at skulle foretage mange indsættelser og / eller donationer på samme dag. Hvis de blev styret af den naturlige cyklus, ville dette kun afhænge af, hvornår modtagerne ægede, uden at være i stand til at kontrollere tidspunkterne.
Nej. Donorens oocytter fjernes tre eller fem dage før indsættelse i mors livmoder. Tidligere skal de befrugtes in vitro med fars sæd. Når frugten af in vitro-befrugtningen når embryotilstanden, går moderen til det assisterede reproduktionscenter for at få implanteret implanteret (højst tre, som i enhver IVF).
Hvor mange oocytter er taget fra donoren?
Forklarer Matorras, at donoren fjernes "alle mulige ægløsning." Klinikker sikrer, at modtageren modtager otte modne æg (som ikke involverer otte embryoner, men otte oocytter, der i priori er gode nok til at befrugte). Hvis der opnås mindre, suspenderes donationen, og hvis mange flere fås, fryses de eller bruges til to modtagere samtidigt. Oocytterne, der anvendes friske, bør ikke konserveres, og resten forglases ved fryseprocessen, der almindeligvis anvendes til assisteret reproduktion.
Ifølge Matorras er der ikke noget problem med oocyttilgængelighed i private klinikker, men i offentlige hospitaler. Faktisk er det ikke en meget brugt teknik i offentlige centre, da det normalt er angivet, når IVF ikke har fungeret, eller når moderen er over 40 år, scenarier, hvor folkesundheden ikke dækker behandling med infertilitet. Eksperten fra Bilbao, der praktiserer på Hospital de Cruces og også i IVI i den baskiske by, forklarer, at omkring en tredjedel af IVF-cyklusserne i privat stil svarer til ovodonation, i det offentlige hospital, hvor figuren fungerer når næppe 5%.
Ja, men loven fastslår, at det ikke er en betaling for donation af oocytter (organdonation er i det altruistiske Spanien). Dette er en økonomisk kompensation for den forårsagede ulejlighed, et koncept, der ligner det, der betales til deltagere i kyniske forsøg. I Spanien er en sådan kompensation ikke fastsat. Det afhænger af klinikkerne og spænder mellem 600 euro og 1000. Ifølge Matorras kan mange offentlige hospitaler (ikke alle har oocytdonationsprogrammer) på grund af den økonomiske krise betale deres oocytdonorer, hvilket får dem til at eksistere mindre frivillige
Da lægen siger, at jeg kan vælge ægdonation, hvor længe skal jeg vente med at modtage embryonerne som følge af denne teknik?
Modtageren skal foretage en behandling i præ-indsættelsescyklussen, som vil være cirka 15 dage efter den sidste periode. Derfor er den omtrentlige ventetid halvanden måned.
Selvom der ikke er noget biologisk forhold som sådan mellem embryonefrukten af en doneret oocyt og hans mor, forklarer Matorras, at du altid prøver "at donoren er så længe som muligt for nogen af forældrene, ikke kun moderen." Parret, der bruger denne teknik, udfylder således en komplet form til at definere deres fænotype, som inkluderer race, øjenfarve, hårfarve ...
I princippet kan en modtager modtage enhver doneret oocyt, og der er ingen biologiske uforeneligheder. "Du skal huske, at det, der er implanteret i moren, er embryoet, ikke oocytten alene, " siger Bilbao-eksperten. Der er selvfølgelig en epigenetisk forbindelse; det, hvad moderen gør under graviditeten, vil påvirke barnet.
Et andet spørgsmål, der bekymrer fremtidige mødre, er, om donoren har en form for ret over søn af hendes æg. Matorras benægter kraftigt denne mulighed, fordi donationen i Spanien desuden er helt anonym. Direkte donation er således ikke tilladt; det vil sige, at en søster ikke kan donere oocytterne til en anden. "I sidste ende er det en potentiel kilde til konflikt, det indebærer altid et vist ansvar, " siger eksperten, der siger, at det er så "næsten overalt." Undtagelsen, som altid, nogle amerikanske stater, "hvor der endda er donorkataloger."
Som det er kendt, der har lavet loven, lavet fælden, at ingen mener at hvis du donerer oocytter på samme tid som en pårørende, kan de røre dig til den ønskede modtager. "I disse tilfælde, hyppigt i folkesundheden, hvor donorer - som normalt ikke modtager økonomisk kompensation - er mere tilbøjelige til at være familiemedlemmer, vælges krydsdonation, de går aldrig til familiemedlemmet, " siger Matorras.
Kan psykiske problemer opstå, når man får et barn ved hjælp af denne teknik?
En anden ting, der bekymrer fremtidige mødre, er hvordan forholdet til deres barn vil være, hvis der vil være nogen form for løsrivelse på grund af det faktum, at det ikke kommer fra et eget æg. Af denne grund tilbyder mange assisterede reproduktionsklinikker psykologisk hjælp til forældre, der vælger denne procedure for at starte en familie. Matorras er imidlertid klar: ”Der er en lille andel af patienter, der er i tvivl før; bagefter er de alle overvældende glæde, ” konkluderer han.
Kilde:
Tags:
Skønhed Sundhed Check-Out
Hvad er teknikken?
I virkeligheden er oocytdonation intet andet end en forbedring af in vitro-befrugtning (IVF). Faktisk er det nøjagtigt, hvad det består af, med en forskel fra den originale teknik. De anvendte æg er fra en donor, og sæden kan være fra den mandlige partner af modtageren eller også fra donoren. De embryoner, der hidrører fra IVF, indføres i modtageren, og hvis de implanteres i livmoderen, udføres en graviditet normalt.
Hvorfor er det mere effektivt end traditionel IVF?
Kvinder, der tyr til ægdonation, har infertilitetsproblemer. I mange tilfælde skyldes det, at de har en nedsat æggestokkreserv eller oocytter af dårlig kvalitet, hvilket ofte er forbundet med alderen. Donoræg kommer fra unge kvinder, hvor dette ikke sker, og derfor er succesraten højere.
Hvilken type oocytter bruges: frisk eller frosset?
Lederen for Human Reproduktion af Hospital de Cruces de Bilbao, Roberto Matorras, forklarer, at der ikke er nogen protokol, der involverer brugen af friske eller forglasede oocytter (den mest avancerede fryseteknik), men at der i princippet "forglasning anvendes mere som en reservation ". Det forekommer for eksempel, når der er planlagt en frisk ægdonation, og donoren bliver syg. Synkroniseringsarbejdet har været svært at få til det øjeblik, og for ikke at gå glip af muligheden kan frosne oocytter implanteres til modtageren, der ifølge en nylig undersøgelse offentliggjort i 'Fertilitet og sterilitet' opnår den samme effektivitet som frisk .
Forglasede oocytter er også de mest egnede, hvis de skal forskydes. Dette kan ske, når et assisteret reproduktionscenter har oocytter, der er egnede til et andet af dets samme netværk beliggende i en anden provins i Spanien.
Forglasede oocytter anvendes også normalt, hvis der skal søges en donor med særlige egenskaber, det vil sige med en sjælden fænotype. Hvis en donor ankommer til en avlsklinik, for eksempel orientalsk, er det let for dem at fryse deres oocytter, hvis det er tilfældet, at en ufrugtbar kvinde med samme fænotype skal ty til donation af oocytter for at være mor. For at anvende frosne oocytter er det under alle omstændigheder vigtigt, at klinikken har et godt forglasningsprogram, dvs. erfaring i denne fryseteknik.
Netop en af de seneste udviklinger er meddelelsen fra American Society of Reproductive Medicine, er at den offentliggjorde, at brugen af frosne oocytter til at bevare fertiliteten ikke længere var en eksperimentel teknik.
Nyheden bestod mere i at validere en voksende tendens, såsom frysning af oocytter år før hun fik børn til at bruge dem, når kvinden finder det passende, men det gælder også donerede oocytter.
Hvilket præparat kræver oocytreceptoren?
Ifølge Matorras er der to måder at bruge IVF med oocytdonation. Den første er at matche modtagerens naturlige cyklus med donorens, som er medicineret til at stimulere produktionen af oocytter. På det rette tidspunkt for ægløsning modtager modtageren de embryoner, der befrugtes på laboratoriet.
Imidlertid er det let for visse synkroniseringsproblemer at eksistere, og det er derfor, ifølge Bilbao-specialist, det er normalt, at det, der kaldes en substitueret behandlingscyklus, udføres. "Det er en hormonel medicin, der kan siges at producere en lignende tilstand som overgangsalderen, " siger Matorras. Ved at bruge denne medicin, som er meget mere behagelig at administrere end den æggestimuleringsbehandling, som donoren modtager, kan cyklussen tilpasses enhver ændring i cyklussen for kvinden, der tilbyder hendes oocytter. Hvad der er tilsigtet med denne medicin, som normalt består af østrogener, er, at kvinden udvikler endometrium, som hun ville udvikle sig, hvis hun blev gravid naturligt.
En anden grund til at vælge erstatningscyklus er logistik. Ved brug af disse lægemidler kan klinikker organisere og undgå for eksempel at det falder sammen med at skulle foretage mange indsættelser og / eller donationer på samme dag. Hvis de blev styret af den naturlige cyklus, ville dette kun afhænge af, hvornår modtagerne ægede, uden at være i stand til at kontrollere tidspunkterne.
Er donoren og modtageren enige i klinikken?
Nej. Donorens oocytter fjernes tre eller fem dage før indsættelse i mors livmoder. Tidligere skal de befrugtes in vitro med fars sæd. Når frugten af in vitro-befrugtningen når embryotilstanden, går moderen til det assisterede reproduktionscenter for at få implanteret implanteret (højst tre, som i enhver IVF).
Hvor mange oocytter er taget fra donoren?
Forklarer Matorras, at donoren fjernes "alle mulige ægløsning." Klinikker sikrer, at modtageren modtager otte modne æg (som ikke involverer otte embryoner, men otte oocytter, der i priori er gode nok til at befrugte). Hvis der opnås mindre, suspenderes donationen, og hvis mange flere fås, fryses de eller bruges til to modtagere samtidigt. Oocytterne, der anvendes friske, bør ikke konserveres, og resten forglases ved fryseprocessen, der almindeligvis anvendes til assisteret reproduktion.
Er der nok oocytter i Spanien?
Ifølge Matorras er der ikke noget problem med oocyttilgængelighed i private klinikker, men i offentlige hospitaler. Faktisk er det ikke en meget brugt teknik i offentlige centre, da det normalt er angivet, når IVF ikke har fungeret, eller når moderen er over 40 år, scenarier, hvor folkesundheden ikke dækker behandling med infertilitet. Eksperten fra Bilbao, der praktiserer på Hospital de Cruces og også i IVI i den baskiske by, forklarer, at omkring en tredjedel af IVF-cyklusserne i privat stil svarer til ovodonation, i det offentlige hospital, hvor figuren fungerer når næppe 5%.
Modtager oocytdonorer penge?
Ja, men loven fastslår, at det ikke er en betaling for donation af oocytter (organdonation er i det altruistiske Spanien). Dette er en økonomisk kompensation for den forårsagede ulejlighed, et koncept, der ligner det, der betales til deltagere i kyniske forsøg. I Spanien er en sådan kompensation ikke fastsat. Det afhænger af klinikkerne og spænder mellem 600 euro og 1000. Ifølge Matorras kan mange offentlige hospitaler (ikke alle har oocytdonationsprogrammer) på grund af den økonomiske krise betale deres oocytdonorer, hvilket får dem til at eksistere mindre frivillige
Da lægen siger, at jeg kan vælge ægdonation, hvor længe skal jeg vente med at modtage embryonerne som følge af denne teknik?
Modtageren skal foretage en behandling i præ-indsættelsescyklussen, som vil være cirka 15 dage efter den sidste periode. Derfor er den omtrentlige ventetid halvanden måned.
Er der et biologisk forhold mellem embryoet fra en doneret oocyt og dets mor?
Selvom der ikke er noget biologisk forhold som sådan mellem embryonefrukten af en doneret oocyt og hans mor, forklarer Matorras, at du altid prøver "at donoren er så længe som muligt for nogen af forældrene, ikke kun moderen." Parret, der bruger denne teknik, udfylder således en komplet form til at definere deres fænotype, som inkluderer race, øjenfarve, hårfarve ...
I princippet kan en modtager modtage enhver doneret oocyt, og der er ingen biologiske uforeneligheder. "Du skal huske, at det, der er implanteret i moren, er embryoet, ikke oocytten alene, " siger Bilbao-eksperten. Der er selvfølgelig en epigenetisk forbindelse; det, hvad moderen gør under graviditeten, vil påvirke barnet.
Har donoren nogen rettigheder over barnet som et resultat af hendes embryo?
Et andet spørgsmål, der bekymrer fremtidige mødre, er, om donoren har en form for ret over søn af hendes æg. Matorras benægter kraftigt denne mulighed, fordi donationen i Spanien desuden er helt anonym. Direkte donation er således ikke tilladt; det vil sige, at en søster ikke kan donere oocytterne til en anden. "I sidste ende er det en potentiel kilde til konflikt, det indebærer altid et vist ansvar, " siger eksperten, der siger, at det er så "næsten overalt." Undtagelsen, som altid, nogle amerikanske stater, "hvor der endda er donorkataloger."
Som det er kendt, der har lavet loven, lavet fælden, at ingen mener at hvis du donerer oocytter på samme tid som en pårørende, kan de røre dig til den ønskede modtager. "I disse tilfælde, hyppigt i folkesundheden, hvor donorer - som normalt ikke modtager økonomisk kompensation - er mere tilbøjelige til at være familiemedlemmer, vælges krydsdonation, de går aldrig til familiemedlemmet, " siger Matorras.
Kan psykiske problemer opstå, når man får et barn ved hjælp af denne teknik?
En anden ting, der bekymrer fremtidige mødre, er hvordan forholdet til deres barn vil være, hvis der vil være nogen form for løsrivelse på grund af det faktum, at det ikke kommer fra et eget æg. Af denne grund tilbyder mange assisterede reproduktionsklinikker psykologisk hjælp til forældre, der vælger denne procedure for at starte en familie. Matorras er imidlertid klar: ”Der er en lille andel af patienter, der er i tvivl før; bagefter er de alle overvældende glæde, ” konkluderer han.
Kilde: