Buruli-mavesår er en kronisk, smitsom tropisk sygdom forårsaget af bakterierne Mycobacterium ulcerans. Det er en endemisk sygdom, det vil sige, den findes blandt befolkningen, der bor i et bestemt område. Sygdommen påvirker huden, subkutant væv, muskler og knogler og kan forårsage alvorlig, ofte livslang handicap.
Burula-ulceration er en sygdom, der er karakteristisk for tropiske og subtropiske klimaer, og forekommer hovedsageligt i Afrika, Sydøstasien, Sydamerika og Australien. Efter tuberkulose og spedalskhed er det den tredje mest almindelige mycobacteriosis i verden, så det kan ses, at dette problem ikke er ualmindeligt. Desuden registrerede WHO i 2015 flere tusinde sager i over et dusin nye lande, men ikke desto mindre blev det meddelt, at det samlede antal sager var faldet i de seneste år. Det skal nævnes, at Buruli-mavesår i de fleste tilfælde diagnosticeres hos børn under 15 år. Imidlertid blev der ikke afsløret nogen kønsbestemmelse over for sygdommen.
Burulas sår: årsager
Mycobacterium ulceraner forårsager infektion ved en ukendt mekanisme. Der er rapporter om, at sygdommen opstår som et resultat af superinfektion af hudsår. Nogle mennesker tror, at bakterier kan spredes af bedbugs til dyr. Dette er dog kun hypoteser, da der er forskning i gang for at forklare den detaljerede patogenese.
Buruli-sår - symptomer og klinisk forløb
Forløbet af sygdommen kan variere for hvert endemisk område, men det kliniske billede af Buruli-såret har flere karakteristiske træk, der kan ses i hver af dem. Sygdommen manifesterer sig oprindeligt som en smertefri klump, plaque eller induration på ekstremiteterne (lidt oftere på underbenene end på de øvre lemmer), glider mod huden og muligvis med en let hævelse. Over tid bliver læsionen dybere og dybere sårdannelse, som gradvist forårsager nekrose i huden, subkutant væv og blødt væv. Såret er afgrænset af en glat, hævet kant.
Ifølge WHO er Burulas sår opdelt i 3 kategorier. Vi taler om det første, når kun en lille ændring er synlig på huden, som ikke beskadiger belægningen. Hvis passende behandling ikke implementeres fra begyndelsen, efter ca. 4 uger, vil der udvikles et andet trin, der inkluderer sårdannede og ikke-sårede knuder, som kan ledsages af hævelse. Den tredje kategori, den farligste, inkluderer betændelse i knogler, muskler, led og alle destruktive ændringer i dem.
I mere end 70% af tilfældene diagnosticeres sygdommen på sårstadiet.
Sår tager mange måneder at helbrede, og processen involverer ofte dannelsen af keloider. Oftest har sygdommen permanente konsekvenser i form af muskelsammentrækninger, deformation af led eller endda hele lemmer. Det ser ud til, at en sådan alvorlig vævsdestruktion forårsager en systemisk reaktion fra organismen. Imidlertid producerer bakterierne, der er ansvarlige for dets dannelse, et stof kaldet mycolacton. Dette toksin forårsager lokal immunsuppression, hvilket betyder, at cellerne, der skal beskytte menneskekroppen mod patogener, er inaktiverede og derfor ikke kan deltage i de processer, der er ansvarlige for dannelse af smerte eller feber.
Læs også: AMEBOSIS (amoebiasis) - tropisk sygdom Chagas sygdom - årsager, symptomer, behandling Malaria - en dødelig tropisk sygdom. Hvor meget ved du om feber?Hvordan finder jeg et Burula-mavesår?
I langt de fleste tilfælde er en erfaren læge i det endemiske område i stand til at diagnosticere et Burula-sår baseret på det kliniske billede. Der er fire laboratoriemetoder til rådighed til diagnosticering af sygdommen. Den hyppigst anvendte test er PCR-testen, som muliggør påvisning af bakterielt DNA i den testede prøve. Derudover kan Burula-ulceration identificeres ved cellekultur, histopatologisk undersøgelse eller direkte analyse af biologisk materiale under et mikroskop. I øjeblikket arbejdes der med at indføre en moderne metode, der er nyttig i diagnosen af sygdommen. Det er at stole på tests, der detekterer den førnævnte mycolacton i det materiale, der er opsamlet fra patienten. Denne undersøgelse er mere følsom end mikroskopisk undersøgelse, og på grund af dens enkelhed kunne den bruges i vid udstrækning i områder, hvor mere kompleks diagnostik ikke er tilgængelig.
Buruli-mavesår: fra hvad skal det differentieres?
Afhængig af patientens alder, omfanget af læsionen, breddegraden, hvor den er placeret, og de ledsagende lidelser, bør forskellige sygdomsenheder gradvist udelukkes, hvilket kan ligne Burula-mavesåret. Indledende nodulære læsioner kan ligne, men er ikke begrænset til, en kog, lipom, svampelæsioner eller andre hud- eller subkutane vævsinfektioner.
I Australien kan papillære læsioner indikere en bid af forskellige insekter, der er typiske for området.
Hævelsen, der optræder i et Burula-mavesår, kan ligne cellulitis, en bakteriel infektion i huden og subkutant væv, hvor patienten i modsætning til den pågældende sygdom klager over smerter og høj feber.
Hos ældre patienter, der har haft sårdannelse i underekstremiteterne, skal det skelnes fra blandt andet ændringer i forløbet af kronisk venøs insufficiens eller for eksempel fra iskæmiske ændringer forårsaget af aterosklerose eller diabetes.
I områder med tropisk klima er det vigtigt at huske på hudlæsioner, der optræder i løbet af kutan leishmaniasis, onchocercosis eller blødt sår forårsaget af Haemophilus ducreyi.
Korrekt indsamlet sygehistorie spiller en meget vigtig rolle i diagnosen Burula-sår. Selvom vi er i et område, der ikke er endemisk for denne sygdomsenhed, skal vi huske, at mange mennesker i dag beslutter at rejse til de fjerneste hjørner af verden, hvor det er muligt at "fange" mange sygdomme, der ikke findes i vores hjemland.
Burulas sår: behandling og prognose
Ved behandling af Burula-sår er den vigtigste rolle at diagnosticere sygdommen så hurtigt som muligt og implementere passende behandling så hurtigt som muligt. Sygdommen udvikler sig gradvist, og du bør gøre alt, hvad du kan, for at undgå de mest alvorlige komplikationer, der kan føre til permanent invaliditet.
De nuværende anbefalinger er baseret på en otte ugers kombination af rifampicin og streptomycin-antibiotika. Denne behandling skal gå forud for enhver kirurgisk behandling. Behandlingstiden og typen af antibiotika er den samme for alle patienter uanset sygdomsstadiet. Kun for gravide anbefales det at skifte fra streptomycin til clarithromycin.
Kirurgisk behandling er undertiden nødvendig, hvilket primært involverer fjernelse af dødt væv og behandling af alle sår. Nogle patienter har undertiden brug for passende rehabilitering, hvilket desværre er umuligt i nogle dele af verden.
Bortset fra at det undertiden kan føre til permanent skade på kroppen, er sygdommen sjældent livstruende. Burula-ulceration kan være mere aggressiv hos HIV-inficerede patienter, og behandlingseffekten er muligvis ikke så tilfredsstillende som hos immunkompetente individer.
Værd at videEr der nogen profylakse, der kan forhindre Burula i at mavesår?
Før den nøjagtige overførselsvej for bakterier, der forårsager Burula-sår, er kendt, kan passende profylakse ikke implementeres. BCG-vaccine er rapporteret at give kortvarig immunitet mod patogene mycobakterier, men rutinemæssig brug af denne vaccine til forebyggelse af Buruli-sår har ikke vist sig at være effektiv. Den eneste måde er aktivt at observere og uddanne indbyggerne i endemiske områder Mycobacterium ulceranersamt hurtig diagnose og verifikation af alle mistænkelige ændringer, der vises på huden.
Anbefalet artikel:
REJSMEDICIN-læge - se en læge, inden du går i troperne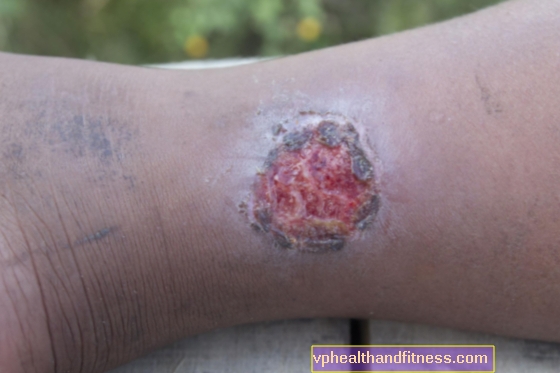



-przyczyny-i-czynniki-ryzyka.jpg)








-i-pne-(przewleke).jpg)