Lungekræftangreb uden advarsel. Symptomerne er normalt uspecifikke eller fraværende. Lungekræft er i øjeblikket den mest almindelige dødsårsag på grund af kræft. Rygning er befordrende for dens forekomst, men det sker, at folk, der ikke har ryget en enkelt cigaret i deres liv, lider af lungekræft. Hvad mere forårsager lungekræft? Hvilke symptomer skal berøre dig, og hvad er behandlingen?
Indholdsfortegnelse:
- Lungekræft: forekomst
- Lungekræft: årsager og risikofaktorer
- Lungekræft: symptomer
- Lungekræft: typer
- Lungekræft: diagnose
- Lungekræft: behandling
- Lungekræft: prognose
- Lungekræft: forebyggelse
Lungekræft blev først skelnet som en separat sygdom i anden halvdel af det 18. århundrede. Tidligere var lungekræft fuldstændig fremmed for forskere af menneskelige organismer.
Her kan du læse om al kendt kræftmedicin og deres klassificering!
I obduktionsundersøgelser udført i slutningen af det 19. århundrede blev lungekræft kun fundet hos 1% af de undersøgte afdøde. Dette tal steg markant i begyndelsen af det 20. århundrede, hvor lungekræft blev diagnosticeret hos op til 15% af de døde.
I årenes løb er forekomsten af lungekræft steget støt og er nu den mest almindelige ondartede svulst hos mænd og den næststørste (efter brystkræft) hos kvinder.
Lungekræft: forekomst
Statistik over forekomst af lungekræft kan være skræmmende. Det anslås, at der i 2012 blev næsten 2 millioner mennesker diagnosticeret med denne sygdom over hele verden.
Dataene for Polen er heller ikke optimistiske: ifølge det nationale kræftregister forekom denne sygdom i 2013 hos over 14.000 mænd og hos næsten 7.000 kvinder.
Det er også bekymrende, at forekomsten af lungekræft stadig stiger. Ligesom i 1980 var der lidt mere end 10.000 tilfælde af lungekræft i Polen, 10 år senere blev sygdommen diagnosticeret hos over 16.500 mennesker, mens mere end 21.000 patienter i ovennævnte 2013 blev syge af lungekræft.
Lungekræft: årsager og risikofaktorer
Hovedårsagen til lungekræft er mutationer i det genetiske materiale, hvis virkning er forstyrrelser i processerne til differentiering og død af humane celler. overdreven, ukontrolleret celledeling, der resulterer i en lungetumor hos den berørte person.
Men hvad forårsager disse genetiske abnormiteter?
Den faktor, der er mest forbundet med lungekræft, er cigaretrygning - denne sammenhæng er bestemt korrekt, da 85-90% af alle lungekræftstilfælde er forbundet med langvarig rygning.
Jo længere en person ryger, og jo flere cigaretter en dag han ryger, jo større øges risikoen for kræft.
Lungekræft udvikler sig imidlertid ikke kun hos rygere - det sker, at sygdommen optræder hos en person, der aldrig har rørt ved en cigaret i sit liv. I modsætning til hvad der ser ud, er dette ikke en sjælden situation, da 10 til 15% af alle tilfælde af lungetumor er blandt ikke-rygere.
Diagnosen kræft i dette tilfælde er normalt i det mindste overraskende, men sandheden er, at lungekræftfaktorer ikke kun inkluderer rygning, men også:
- eksponering for cigaretrøg (dvs. brugt røg)
- eksponering for forskellige giftige stoffer, såsom radon, asbest eller andre luftforurenende stoffer
- ioniserende stråling
- åndedrætsbetingelser (såsom kronisk obstruktiv lungesygdom eller lungefibrose)
- genetisk byrde (øget risiko for lungekræft opleves af de mennesker, hvis familier har haft lungekræft i anamnesen)
Køn er også relateret til risikoen for lungekræft - mænd har en sådan risiko op til tre gange højere end kvinder.
Ifølge det nationale kræftregister dør kvinder i Polen oftere af lungekræft end af brystkræft, selvom sidstnævnte diagnosticeres mere end dobbelt så ofte.
Lungekræft: symptomer
Lungekræft kan bestemt betragtes som en snedig sygdom - det skyldes faktisk flere grunde.
Først og fremmest i lang tid kan denne sygdom kun give symptomer, der antyder en helt anden enhed - fx en luftvejsinfektion - hvilket er en yderst ugunstig situation, fordi det kan forsinke patientens korrekte diagnose.
De symptomer, der kan forekomme i løbet af lungekræft, inkluderer:
- hoste (det har en anden karakter, men altid en langvarig hoste, der ikke reagerer på behandlingen, men også en hoste af ukendt årsag, bør være en indikation for at udelukke eksistensen af lungekræft hos patienten; skal først og fremmest ændre karakter)
- hæshed
- dyspnø
- smerter i brystet
- hæmoptyse (et symptom, der altid kræver konsultation af en læge)
I løbet af lungekræft, især avanceret lungekræft, kan der også forekomme generelle symptomer såsom utilsigtet vægttab, signifikant svaghed, forringelse af træningstolerance og tab af appetit.
Lungekræft manifesterer sig undertiden meget atypisk - vi taler om den såkaldte paraneoplastiske syndromer, som kan skyldes sekretion af forskellige hormoner, cytokiner fra lungetumoren eller det faktum, at ændringen fører til en autoimmun reaktion i kroppen.
Eksempler på problemer fra gruppen af paraneoplastiske syndromer, der kan skyldes lungekræft, inkluderer følgende:
- hyperkalcæmi
- Lambert-Eaton myasthenisk syndrom
- syndrom af uhensigtsmæssig antidiuretisk hormon hypersekretion (SIADH)
- ektopisk produktion af kortikotropin (ACTH - dette hormon udskilles normalt af hypofysen)
Lejlighedsvis kan en lungetumor igen føre til Horners syndrom med symptomer som hængende øjenlåg, indsnævring af pupillen og kollaps af øjeæblet i øjenhulen.
Dette problem opstår hos mennesker, der udvikler den såkaldte Pancoast-tumor, dvs. en læsion i de apikale dele af lungerne (Horners syndrom udvikler sig hos de patienter, hvis lungekræft beskadiger nervefibrene i det sympatiske nervesystem).
Lungekræft: typer
Der er flere forskellige typer lungekræft i gruppen. Den grundlæggende opdeling skelnes af:
- ikke-småcellet lungecarcinom (NSCLC)
- småcellet lungecarcinom (SCLC)
Ikke-småcellet lungesvulster er det mest almindelige - de er ansvarlige for op til 85% af alle tilfælde af lungekræft. Denne gruppe viser ændringer såsom:
- adenocarcinom: læsionen, typisk placeret i de perifere dele af lungen, er mindre relateret til rygning end andre typer lungekræft; endnu et karakteristisk træk ved lungeadenocarcinom er, at det er ret almindeligt hos kvinder
- pladecellekarcinom: en tumor, der er unikt forbundet med eksponering for cigaretrøg, som regel udvikler sig i de centrale dele af luftvejene, fx i de store bronkier
- storcellecarcinom: en temmelig sjælden type lungekræft med meget forskellige placeringer
Lillecellet lungecarcinom er meget sjældnere end de tumorer, der tilhører NSCLC. Ligesom pladecellecarcinom er det hovedsageligt forårsaget af rygning.
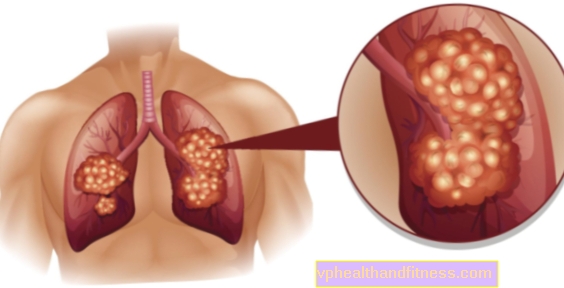
Den primære læsion vises normalt omkring lungehulen, men tumoren kan sprede sig og metastasere temmelig hurtigt - småcellet lungekræft anses for at være en af de mest aggressive lungetumorer.
Bortset fra dem nævnes andre typer lungekræft, men sjældnere, såsom:
- sarkomkarcinom
- tumorer af mesenkymal oprindelse
- carcinoid
Lungekræft: diagnose
Forekomsten af symptomer, der kan være relateret til lungekræft - især hos en person, der for eksempel på grund af rygning er mere tilbøjelige til at udvikle denne sygdom - kræver altid diagnostik, takket være hvilken sygdommen bekræftes eller udelukkes.
Imaging tests udføres oprindeligt: en røntgenstråle på brystet bestilles normalt oprindeligt.
En meget mere detaljeret undersøgelse - især bestilt, når der findes abnormiteter i røntgen - er computertomografi på brystet.
De ovennævnte tests giver mulighed for at angive eksistensen af ændringer hos en patient, der svarer til en lungetumor, men de specificerer ikke nøjagtigt, hvilken slags ændring der er forekommet hos ham. For at finde ud af kan andre tests bestilles - det kan være sputumcytologi, men også bronchofiberoskopi (hvor det er muligt at samle materiale til histopatologisk undersøgelse).
Patomorfologiske undersøgelser i diagnosen lungekræft
På grund af det faktum, at lungekræft ofte diagnosticeres relativt sent efter starten, har mange patienter desværre allerede metastatisk kræft på diagnosetidspunktet.
Ondartede ændringer i lungerne kan spredes til mange forskellige organer i kroppen, herunder lymfeknuder og hjerne, lever og knogler.
For at finde ud af, om lungekræft har ført til metastaser hos patienten, kan der bestilles andre billeddannelsestest end dem, der er nævnt ovenfor, såsom PET eller magnetisk resonansbilleddannelse.
Lungekræft: behandling
Tre hovedmetoder anvendes til behandling af lungekræft:
- kirurgiske procedurer
- kemoterapi
- strålebehandling
Hvilke af dem der først introduceres til patienten, bestemmes af typen af lungetumor hos ham - det er derfor, det er så vigtigt at foretage en nøjagtig diagnose.
I tilfælde af ikke-småcellet karcinomer er kirurgisk behandling grundlaget for behandlingen, mens kemoterapi er den vigtigste hos patienter med småcellet kræft.
Det skal her understreges, at ovenstående oplysninger om behandling af lungekræft faktisk er en forenkling.
Faktisk udvikles behandlingsplanen meget individuelt og kun efter en omhyggelig analyse af sygdommens fremskridt hos patienten.
For eksempel udføres kirurgi ikke altid hos en patient med ikke-småcellet lungekræft - det er muligvis ikke muligt, for eksempel når forandringen infiltrerer vigtige tilstødende strukturer (f.eks. Store blodkar) eller når patienten har mange fjerne metastaser ved diagnosen. og derefter kan strålebehandling for eksempel vise sig at være den mest fordelagtige terapeutiske metode.
Ud over de nævnte, udføres behandlingen af lungekræft i stigende grad ved hjælp af andre metoder.
Vi taler her for eksempel om molekylær målrettet behandling - den kan blandt andet bruges hos patienter med ikke-småcellet lungekræft, som har en mutation i EGFR-genet (i denne situation kan patienter administreres for eksempel erlotinib eller afatinib). Oftere og oftere forsøges der at bruge immunterapi (dvs. anvendelse af passende monoklonale antistoffer hos patienter).
Lungekræft: prognose
I tilfælde af lungekræft er prognosen svært at betragte som gunstig - den kan kun forbedres ved tidlig diagnose af sygdommen og dens behandling så hurtigt som muligt, hvorfor det understreges, at du bør besøge en læge, når symptomer, der tyder på lungekræft, opstår. .
Overlevelsesgraden for lungekræftpatienter afhænger primært af den type lungekræft, de har udviklet.
Patienter med ikke-småcellet karcinom har normalt en bedre prognose - men det er stadig svært at betragte som optimistisk, da kun 1 ud af 10 af alle patienter overlever 5 år efter diagnosen.
Patienter, der lider af småcellet lungekræft, har endnu dårligere prognoser - selv ved implementering af passende behandling registreres deres 3-årige overlevelse hos 20% af patienterne.
Lungekræft: forebyggelse
Behandling af lungekræft er meget vanskelig, og desværre er det ikke altid muligt at helbrede patienten på trods af lægens indsats. Af denne grund synes profylakse at være den vigtigste, men hvordan man forebygger lungekræft?
Først og fremmest ved at begrænse eksponeringen for risikofaktorer for dens forekomst.
Nogle af dem er bestemt svære at undgå - vi taler om forurening af den luft, vi indånder - men andre kan vi undgå.
Af største betydning i forebyggelsen af lungekræft er undgåelse af tobaksrøg, både i form af aktiv og passiv rygning.
Langvarige rygere benægter ofte muligheden for at holde op med afhængigheden og forklarer, at da de har røget cigaretter i mange år, vil ophør med at ryge slet ikke påvirke deres risiko for lungekræft.
Det er dog bestemt ikke sandt - fortsættelsen af afhængigheden øger risikoen for lungekræft, og hvis en person, selv efter mange år, holder op med at ryge, stopper muligheden for denne kræft i det mindste at stige.
En milepæl i behandlingen af patienter med fremskreden lungekræft. Det nye lægemiddel er meget mere effektivt end kemoterapi
Kilde: biznes.newseria.p
Kilder:
- Interna Szczeklik 2018/2019, red. P. Gajewski, publ. Praktisk medicin
- Data fra det nationale kræftregister, online-adgang: http://onkologia.org.pl/nowotwory-zlosliwa-oplucnej-pluca-c33-34/
- Sher T. et al., "Small cell lung cancer", Medycyna po Diplie vol. 19, nr. 1, januar 2010
- Dylewska M.et al., "Lungekræft i Polen - det sociale og medicinske perspektiv '2016", Warszawa, november 2016, onlineadgang: https://www.pexps.pl/files/upload/files/Rak-pluca-w- Polen.pdf
- Kozielski J., "Lungecancer - standarder for diagnostiske procedurer", Medycyna po Diplie 2011; (20): 3 (180): 103-106











-i-pne-(przewleke).jpg)