Hvert femte par i verden ser frem til at få en baby. Det anslås, at problemet med infertilitet i Polen rammer over en million par. Ofte er deres eneste chance for at blive gravid og få en baby den såkaldte kunstig befrugtning, dvs. in vitro-metoden.
Årligt lidt over 2.000 ægtepar i Polen beslutter at gennemgå in vitro (in vitro fertilization) behandling. Der er mange grunde til dette. Nogle gange er dette religiøse overbevisninger, fordi den katolske kirke modsætter sig brugen af assisteret reproduktionsteknikker. Det er også ofte uvidenhed. Læger, især i små byer, fortæller ikke deres patienter, at de trods infertilitet kan have en chance for at få en baby. De, der efterlades alene, opgiver at få børn eller begynder at vandre rundt i 18 centre, der udfører sådanne procedurer i Polen. Ikke at vide, hvad der har de bedste resultater, de spilder tid, tålmodighed og penge. Ofte beslutter par imidlertid ikke at gennemgå kunstig befrugtning på grund af mangel på midler.
In vitro infertilitetsbehandling - for egen regning
WHO har anerkendt infertilitet som en social sygdom. I mange europæiske lande subsidieres reproduktive metoder eller refunderes fuldt ud. I Polen skal vi betale for næsten alt fra vores egen lomme - for medicin, test, besøg og hele proceduren. Dette giver summen af ca. 9 tusind. PLN, men omkostningerne er normalt højere, fordi det første forsøg ofte ikke lykkes. Og proceduren skal gentages, nogle gange flere gange. Du betaler i private og statslige institutioner, lidt mindre i sidstnævnte.
Desperate potentielle forældre optager ofte lån for at få et barn. De føler sig snydt af staten, fordi de betaler skat, forsikringspræmier og ikke får noget tilbage. Vrede mennesker skriver på internetforummet, at deres penge dækker udgifterne til behandling af sygdomme "efter deres eget ønske", såsom lungekræft hos stærkt rygere eller leverkræft hos alkoholikere, og ingen bryr sig om deres sygdom uden skyld.
Hvor kommer infertilitet fra
Infertilitet defineres som når et par har ubeskyttet samleje to eller tre gange om ugen, og alligevel bliver kvinden ikke gravid inden for et år. Læger anslår, at ca. 30 procent. årsagerne til fertilitetsproblemer ligger hos kvinden og det samme hos manden. På cirka 30 procent. tilfælde siges at være ægteskabelig infertilitet ("skylden" ligger på begge sider) og i 10-14 procent. tilfælde kan ikke forklares som en årsag til infertilitet.
En kvindes fertilitet falder med alderen, for med tiden er der flere og flere cykler af anovulation. Til gengæld forringes sædets tilstand hos mænd (rapporteret af WHO). Der er mindre og mindre sædceller i ejakulatet, og desuden er de af lavere kvalitet, mindre mobile, levedygtige med defekter i strukturen.
Årsagerne til infertilitet
Hos kvinden
- ægløsningslidelser eller anovulation (inklusive polycystisk ovariesyndrom og andre endokrine lidelser),
- obstruktion af æggelederne,
- endometriose,
- medfødte eller erhvervede mangler i reproduktionsorganet (f.eks. intrauterin adhæsion, fibromer)
- immunforstyrrelser (herunder fjendtligt sædslim fra livmoderhalsen, tilstedeværelsen af antistoffer, der hindrer befrugtning og implantation af embryoet),
- embryo fjendtligt endometrium,
- tager medicin, der forstyrrer menstruationscyklussen.
På manden
- åreknuder i sædstrengen,
- reproduktive og systemiske infektioner (fx fåresyge hos drenge)
- cryptorchidism (mangel på testikler i pungen),
- vridning af testiklen omkring sædstrengen,
- testikelskader, overophedning af pungen,
- forhindring af sædudgangsvejen,
- hormonelle lidelser,
- retrograd ejakulation (sæd bevæger sig til blæren)
- kemoterapi og strålebehandling, tager visse lægemidler,
- miljøpåvirkning (f.eks. kontakt med tungmetaller).
Sekundær infertilitet
En kvinde, der allerede har født, kan have svært ved at blive gravid igen. Dette er f.eks. Tilfældet fordi:
- hun er ældre;
- postpartumbetændelse eller kirurgiske procedurer har forårsaget adhæsioner i reproduktionsorganet;
- efter fødslen ledsaget af kraftig blødning blev den hormonelle balance forstyrret;
- antallet af sæd er faldet, og kvaliteten af min mands sæd er faldet (fordi han har et skadeligt job).
Det kan også være, at det første barn simpelthen var et par - de har begge en genetisk defekt, der gør det umuligt at opretholde graviditeten, men det manifesterer sig i 25 procent. afkom og i hendes første graviditet har det måske ikke givet sig til kende. Genetiske problemer kan også mistænkes, hvis en kvinde har fået sit første barn og derefter har aborteret flere gange i træk.
Årsagerne til infertilitet kan være tilsyneladende trivielle
Sjældent, men det sker, at parret ikke kommer ud, fordi de for eksempel ikke kan tælle de frugtbare dage, fordi de overholder princippet om afholdenhed (jo mindre vi elsker hinanden, jo bedre er sædkvaliteten?!). Så er en faktisk samtale med lægen nok, og kvinden bliver normalt gravid.
Årsagen til problemer med undfangelsen er også ... psyken. Konstant stress og depression - muligvis forårsaget af gentagne mislykkede forsøg på at blive gravid - forstyrrer udskillelsen af hormoner, der styrer æggestokkene og testiklerne. Læger vurderer, at psykoterapi har en positiv effekt i ca. 1/3 af tilfælde af ægteskabelig infertilitet. Men kun 6-15 procent af dem har sådanne problemer. par, der går på fertilitetsklinikker. Resten skal testes. Der er mange af dem, men du behøver ikke altid at gennemgå dem alle.
Infertilitetsdiagnose
På fertilitetsklinikken undersøges manden først. Af den enkle grund - det kræver mindre forskning. Den potentielle far har en sædkvalitetstest, og om nødvendigt kontrolleres blodlaboratorietest, blodhormonniveauer, der udføres en ultralyd og en karyotype (kromosomsæt) udføres. Nogle gange udføres der også en test for tilstedeværelsen af antistoffer, der angriber din egen sæd. Når der ikke er sæd i sæd, udføres en testikelbiopsi.
Den potentielle mor har flere tests, og de er mere komplicerede. Dette starter med en gynækologisk undersøgelse, generel sundhedsvurdering og blodanalyser. Det kontrolleres, om en kvinde har ægløsning, og hvornår. Lægen beordrer også at kontrollere niveauet af hormoner på individuelle dage af cyklussen og transvaginal ultralyd. Han kan også henvise dig til andre tests. Hysterosalpingografi er en vurdering af livmoderen og æggeledernes åbenhed på baggrund af røntgenstråler. Lignende oplysninger gives ved hysterosalpingosonografi udført ved brug af ultralyd. Laparoskopi er vurderingen af livmoderen, æggestokkene og æggelederne ved hjælp af et laparoskop indsat i bughulen.
Infertilitetsbehandling - insemination
Hvis disse tests ikke viser uregelmæssigheder, gennemgår partnerne den såkaldte postcoital test. Det involverer undersøgelse af livmoderhalsslimet et par timer efter samleje. Det kan vise sig at være en barriere for sædceller. Så kan parret drage fordel af intrauterin insemination. Indikationerne for denne behandling er også reducerede sædparametre. Det bruges også, når der anvendes frossen sæd fra en donor eller en partner, hvis årsagen til infertilitet ikke kan fastslås, eller partnerne ikke kan have samleje, f.eks. På grund af handicap.
Betingelsen for insemination er æggeledernes åbenhed. Parret skal også bestå bakteriologiske og virologiske tests (HIV, hepatitis B og C, WR).
Før selve proceduren skal du overholde en 2- eller 4-dages tilbageholdenhed. Senere, mens kvinden har ægløsning, giver hendes partner sæd til en steril beholder efter onanering.
Før inseminering rengøres sæd og udsættes for særlig behandling, takket være hvilken dens parametre forbedres.
Ved hjælp af et specielt kateter og en sprøjte administreres de direkte i livmoderen. Derefter bevæger sædene sig til æggelederens pære, hvor ægget befrugtes. Chancen for at blive gravid første gang er 5-19 procent.
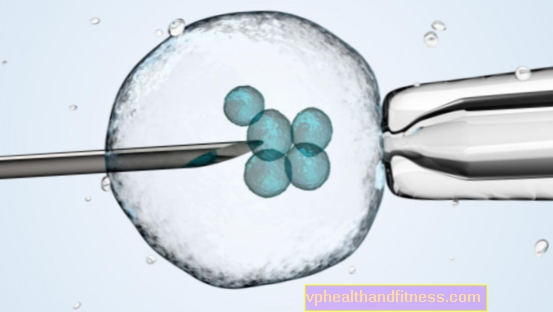
Behandling af in vitro og in vitro infertilitet (IVF)
Denne befrugtningsmetode kaldes "in vitro", hvilket betyder "i glas". Det bruges, når kvinden ikke har æggeleder, eller hvis de er blokeret; når ægløsning er nedsat, og Graafsækkene ikke kommer ud af modne æg; i svære, ubehandlede tilfælde af polycystisk ovariesyndrom eller endometriose. IVF bruges også, når mandens sæd har lidt bevægelig sæd, og det er umuligt at udføre intrauterin insemination. Læger anbefaler også denne teknik til par, der har set frem til at få en baby i flere år, og det er svært at bestemme årsagen til det.
For det første skal en kvinde gennemgå hormonstimulering af æggestokkene - normalt får hun hormoninjektioner. Når æggene er modne, udfører lægen en punktering (punktering med en særlig nål på Graaf-vesiklerne), der kommer ind gennem vaginal hvælving. Proceduren udføres under ultralydskontrol, normalt under generel anæstesi. Da mange æg normalt modnes under hormonstimulering, samler lægen normalt flere til et dusin æg ad gangen. De går til en særlig ernæringsvæske. Partnerens sæd sættes derefter til dem. Efter ca. 18 timer kontrollerer lægen, om befrugtning har fundet sted eller ej. Oftest fra 60 til 80 procent. æggene befrugtes af sæd.
48-72 timer efter punktering, når embryonerne er opdelt i 2-8 blastomerer (celler), indgives de direkte i livmoderhulen ved hjælp af et kateter. Hos yngre kvinder indsætter lægen 1-2 embryoner i livmoderen uden inkriminerende sygehistorie. De ældre og dem, der har mislykkedes in vitro-befrugtning - 3. Pointen er at øge sandsynligheden for, at et embryo implanteres i livmoderen. Det sker, at alle embryoner tager på, og at tvillinger (18%) eller tripletter (4%) fødes.
De resterende embryoner nedfryses i flydende nitrogen, der skal bruges, hvis det første in vitro-forsøg ikke lykkes (20-40% succes).
Takket være IVF-metoden i USA fødes 10.000 babyer hvert år. børn i Vesteuropa - ca. 8 tusind. Vores første in vitro-fertiliseringspige blev født i 1987 ved Institut for Fødselslæge og kvindesygdomme, Medical University of Białystok. Siden da er lidt over 2.000 børn født i Polen. reagensglas børn.
Infertilitetsbehandling - mikromanipulation
Med andre ord anvendes intracytoplasmatisk injektion (ICSI), når årsagerne til infertilitet er reduceret sædparametre eller et lille antal eller tvivlsom kvalitet af æg opsamlet under punktering.
Hvis sædproduktion bevares i testiklen, men sæd er fraværende (f.eks. Forhindrede vas deferens, retrograd ejakulation i blæren), kan det være nødvendigt at udføre en testikel- eller epididymal biopsi for at opnå sædceller. Det gøres under generel anæstesi. Nogle gange søges det indsamlede materiale i laboratoriet i lang tid for endelig at udvinde den bedste sædceller (nogle gange er det kun muligt at vælge en).
ICSI-metoden består i at indføre en enkelt sæd i det opsamlede æg med en mikropipette. Det introduceres ved at gennembore den gennemsigtige kappe i æggets cytoplasma. Resten er som i in vitro-metoden. Effektiviteten af ICSI anslås til 30-90 procent.
Graviditet efter IVF
Cirka to uger efter, at embryonerne er bragt ind i livmoderen, skal kvinden tage en blodprøve for at vise, om hun er gravid. Imidlertid forudsiger denne undersøgelse ikke altid normal graviditetsudvikling. For at øge risikoen for embryoner og den korrekte graviditet skal en kvinde modtage støttende medicin inden administration af embryonerne og de første tre måneder efter undfangelsen.
Gravide kvinder, der gennemgår kunstig undfangelse, føder oftest til tiden. Nogle gange, især med de såkaldte multipel graviditet, som de føder tidligere. Nogle vælger at tage et kejsersnit.
Sædbanker
Når en mand ikke producerer sædceller, eller de ikke er i stand til at befrugte et æg (selv under mikromanipulation) eller er bærer af en genetisk defekt, der f.eks. Forårsager infertilitet eller abort hos en partner, eller hvis der er stor sandsynlighed for at overføre defekten til afkom - parret kan drage fordel af sæd deponeret i en særlig bank (der er tre i Polen).
Sæddonorer kræves at være op til 35 år og ikke bruge stimulanser (cigaretter, alkohol, stoffer), have deres egne børn, være sunde, have mindst en ungdomsuddannelse og have et flot udseende. Det udsættes for omfattende test (herunder seksuelt overførte sygdomme).
Advarsel!
- Efter et abort skal et par vente tre til seks måneder, før de prøver at blive gravid igen. En kvindes krop skal have tid til at komme sig.
- Et par, der allerede har børn fra in vitro-fertiliseringscyklussen, kan opgive resten af de frosne embryoner og donere dem til et andet infertilt par.
Hvor meget koster infertilitetsbehandling?
I statsklinikker
- Insemination - PLN 400 + medicin
- in vitro befrugtning
- 1 cyklus: 2,5-3,5 tusind PLN + medicin (PLN 2-3 tusind)
- intracytoplasmisk injektion
- 1 cyklus: 3-4 tusind PLN + medicin (PLN 2-3 tusind)
I private klinikker
- insemination - PLN 700-900
- in vitro befrugtning
- 1 cyklus: 4,5-6,5 tusind PLN
- intracytoplasmisk injektion
- 1 cyklus: 5,5-7,5 tusind PLN
månedligt "Zdrowie"