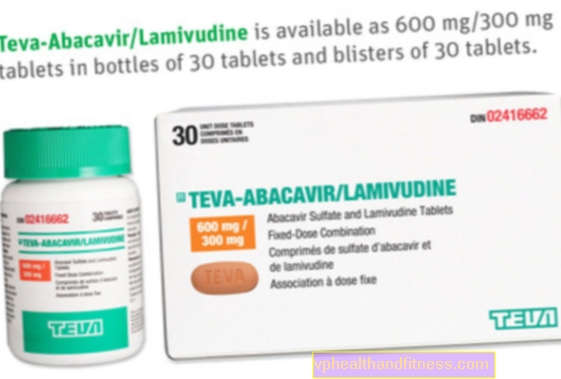
1 tablet pow. indeholder 0,03 mg ethinyløstradiol og 2 mg mikroniseret dienogest. Præparatet indeholder lactose, saccharose og glucosesirup.
| Navn | Pakkens indhold | Det aktive stof | Pris 100% | Sidst ændret |
| Jeanine® | 21 stk, bord pow. | Ethinyløstradiol, Dienogest | 54,26 PLN | 2019-04-05 |
Handling
Kombineret oral prævention. Den svangerskabsforebyggende virkning opnås gennem interaktion mellem flere forskellige faktorer, hvoraf de vigtigste er hæmning af ægløsning og ændringer i cervikal slim. Oralt administreret Dienogest absorberes hurtigt og næsten fuldstændigt. Efter en enkelt indgivelse forekommer den maksimale koncentration af dienogest i blodserumet efter ca. 2,5 h. Biotilgængeligheden af dienogest administreret med ethinyløstradiol er ca. 96%. Dienogest binder til serumalbumin og ikke til kønshormonbindende globulin (SHBG) og kortikosteroidbindende globulin (CBG). Okay. 10% af den samlede mængde dienogest i serum er til stede som ubundet steroid, og 90% er ikke-specifikt bundet til albumin. Den ethinyløstradiol-inducerede stigning i SHBG påvirkede ikke plasmaproteinbindingen af dienogest. Dienogest metaboliseres hovedsageligt ved hydroxylering og koblingsreaktioner. De resulterende metabolitter er for det meste inaktive og fjernes meget hurtigt fra plasmaet. Derfor blev der ikke fundet signifikante metabolitter bortset fra uændret dienogest i humant plasma. Serumkoncentrationen af dienogest falder med en T0,5 på 8,5-10,8 timer. Kun en lille mængde dienogest udskilles uændret i urinen. Forholdet mellem metabolitter i urin og galde er 3: 1. T0.5 for metabolitudskillelse er ca. 14,4 timer. Oralt administreret ethinyløstradiol absorberes hurtigt og fuldstændigt. Den maksimale koncentration i blodserumet forekommer inden for 1,5-4 timer. Det metaboliseres under absorption og i leveren (førstegangseffekt); dets gennemsnitlige orale biotilgængelighed er ca. 44%. Ethinyløstradiol er stort set (ca. 98%), men ikke specifikt bundet til serumalbumin og har den virkning, at serumkoncentrationen af SHBG øges. Ethinyløstradiol gennemgår præ-systemisk konjugering i slimhinden i tyndtarmen og leveren. Det metaboliseres hovedsageligt som et resultat af aromatisk hydroxylering. De resulterende methylerede og hydroxylerede metabolitter findes i frie og konjugerede former (glucuronater og sulfater). Serumethinyløstradiolniveauer falder i to faser. T0,5 er henholdsvis ca. 1 h og 10-20 h. Ethinyløstradiol udskilles i form af metabolitter. Der udskilles ikke uændret ethinyløstradiol. Forholdet mellem ethinyløstradiolmetabolitter udskilt i urin og udskillelse i galde er 4: 6. T0,5 af metabolitudskillelsen er ca. 1 dag.
Dosering
Mundtligt. Tabletterne skal tages hver dag på omtrent samme tid på dagen i den rækkefølge, der er angivet på pakken, og om nødvendigt med noget væske. En tablet skal tages i 21 på hinanden følgende dage. Per dag. Hver efterfølgende pakke startes efter et 7-dages tabletfrit interval, i hvilket tidsrum der normalt opstår en tilbagetrækningsblødning. Blødning starter normalt på dag 2 til 3 efter at have taget den sidste tablet og kan fortsætte efter start af den næste pakke. Begynd at bruge præparatet. Ingen hormonel prævention brug i den foregående måned: Tabletterne skal starte på dag 1 i kvindens naturlige cyklus (dvs. dag 1 i hendes menstruationsblødning). Tabletoptagelse kan også startes mellem dag 2 og 5 i menstruationscyklussen; i dette tilfælde anbefales det at bruge en ekstra barriere prævention inden for de første 7 dage med tabletoptagelse i den første cyklus. Når du skifter fra en anden kombineret svangerskabsforebyggende pille: Det anbefales at begynde at tage produktet på dag 1 efter at have taget den sidste aktive tablet af det forrige kombinerede orale svangerskabsforebyggende middel, men senest på dag 1 efter den sædvanlige pause i aktive tabletter eller placebo som en del af tidligere kombineret oral prævention. Skift fra et prægestogen-kun præparat (mini-pille, injektion, implantat eller progestogen-frigivende intrauterint system): Kvinder, der tager mini-pillen, kan skifte til Jeanine på en hvilken som helst dag i cyklussen. Hvis der er anvendt et implantat eller et intrauterint leveringssystem, kan præparatet startes på dagen for fjernelse og, hvis injektioner, på dagen for den planlagte næste injektion. I sådanne tilfælde bør kvinden dog rådes til at bruge yderligere barriereforebyggelse i løbet af de første syv dage efter tabletindtagelse. Efter abort i graviditetens første trimester: præparatet kan startes med det samme. I et sådant tilfælde er det ikke nødvendigt at træffe yderligere prævention. Efter fødsel eller abort i graviditetens andet trimester: Kvinden skal informeres om, at tabletterne skal påbegyndes 21 til 28 dage efter fødslen eller abort i anden trimester af graviditeten. Hvis hun begynder at tage tabletterne senere, bør kvinden rådes til at bruge yderligere barriereforebyggelse i de første 7 dage efter tabletindtagelse. Hvis samleje har fundet sted, skal graviditet udelukkes, før du begynder at bruge p-piller, eller kvinden skal vente, indtil hendes første menstruationsblødning opstår. Håndtering af ubesvarede tabletter. Hvis hun er mindre end 12 timer for sent med at tage en tablet, reduceres prævention ikke. Når du har husket den glemte dosis, skal du straks tage en tablet og tage de næste doser på det sædvanlige tidspunkt. Hvis hun er mere end 12 timer forsinket med at tage en tablet, kan svangerskabsforebyggende beskyttelse blive nedsat. I dette tilfælde skal følgende to grundlæggende regler følges: 1. tabletter bør ikke afbrydes i mere end 7 dage; 2. Der kræves 7 dages uafbrudt tabletoptagelse for at opnå tilstrækkelig undertrykkelse af hypothalamus-hypofyse-ovarie-aksen. I overensstemmelse med de ovennævnte principper kan følgende oplysninger om brugen af tabletter gives i daglig medicinsk praksis. Hvis du glemmer at tage en tablet i uge 1: Når du har husket den glemte dosis, skal du tage den sidst glemte tablet straks, selvom det betyder at tage 2 tabletter på samme tid. Tag derefter de næste tabletter på det sædvanlige tidspunkt. Derudover bør barriere prævention bruges i de næste 7 dage. Hvis samleje fandt sted i de foregående 7 dage, bør muligheden for graviditet overvejes. Jo flere doser der går glip af, og jo kortere tid der er gået siden afslutningen af det tabletfrie interval, jo større er risikoen for graviditet. Hvis du glemmer at tage en tablet i uge 2: husker du den sidst glemte tablet, så snart du husker det, selvom det betyder at tage 2 tabletter på samme tid. Tag derefter de næste tabletter på det sædvanlige tidspunkt. Forudsat at doseringen er taget korrekt i de syv dage forud for den glemte tablet, er det ikke nødvendigt at tage yderligere svangerskabsforebyggende foranstaltninger. Hvis der dog tidligere er foretaget doseringsfejl, eller hvis der er gået glip af mere end 1 dosis, skal der anvendes en yderligere prævention i 7 dage. Hvis en tablet savnes i den tredje uge: der er en betydelig risiko for, at metoden bliver mindre effektiv på grund af det kommende tabletfrie interval. Ved at justere din pilleudtagningsplan kan du dog forhindre en reduktion af svangerskabsforebyggende beskyttelse. Ved at bruge en af de følgende to muligheder er der ikke behov for at anvende yderligere prævention, forudsat at den korrekte dosering blev fulgt i de syv dage forud for den glemte dosis. Hvis dette ikke er tilfældet, bør kvinden rådes til at bruge den første af disse to muligheder og at bruge en ekstra prævention i de næste 7 dage. 1. Når du husker den glemte dosis, skal du straks tage den sidst glemte tablet, selvom det betyder at tage 2 tabletter på samme tid. Tag derefter de næste tabletter på det sædvanlige tidspunkt. Dagen efter den sidste tablet fra pakningen skal du tage den første pakke med den næste pakke - det betyder, at du skal springe det tabletfrie interval over fra 2 pakker. Det forventes ikke, at du får en tilbagetrækningsblødning, før alle tabletterne i den anden pakke er brugt, men i nogle tilfælde kan du opleve pletblødning eller let gennembrudsblødning på tablettedagene. 2. Du kan også rådes til at stoppe med at tage tabletter fra den aktuelle pakke. Produktet skal afbrydes i 7 dage (inklusive dage, hvor tabletter blev savnet), og derefter skulle en ny pakke startes. Muligheden for graviditet bør overvejes, hvis der ikke er nogen blødning i det første normale tabletfrie interval efter glemte doser. Rådgivning i tilfælde af gastrointestinale forstyrrelser. Absorptionen er muligvis ikke komplet i tilfælde af alvorlig fordøjelsesforstyrrelse. I så fald bør der træffes yderligere prævention. Hvis opkast opstår inden for 3-4 timer efter indtagelse af tabletter, skal anbefalingerne for glemte doser ovenfor følges. Hvis kvinden ikke ønsker at ændre sit normale tabletregime, skal hun tage yderligere tabletter fra den nye (ekstra) pakke. Ledelse for at forsinke eller omlægge blødning. For at udsætte dagen for tilbagetrækningsblødning skal du fortsætte med at tage tabletterne fra den næste pakke (uden afbrydelse). Udvidelsen kan fortsættes efter behov, selv indtil slutningen af den anden pakke. Der kan være blødning eller pletblødning i løbet af en lang cyklus. Derefter, efter den normale 7-dages pause, bør regelmæssig indtagelse af præparatet genoptages. Du kan forkorte din pause med så mange dage, som du vil ændre dagen for din tilbagetrækningsblødning til en anden ugedag end din sædvanlige tidsplan. Jo kortere intervallet er, jo større er risikoen for, at der ikke opstår en tilbagetrækningsblødning, og at du oplever let gennembrudsblødning og pletblødning på den næste pakke (svarende til en forsinkelse i tilbagetrækningsblødningen).
Indikationer
Svangerskabsforebyggelse.
Kontraindikationer
Overfølsomhed over for de aktive stoffer eller over for et eller flere af hjælpestofferne. Tilstedeværelse eller risiko for venøs tromboemboli: venøs tromboembolisme - aktiv (behandlet med antikoagulantia) eller en historie med venøs tromboemboli, f.eks. Dyb venetrombose, lungeemboli; kendt arvelig eller erhvervet disposition for venøs tromboemboli, fx resistens over for aktiveret protein C (inklusive faktor V Leiden), antithrombin III-mangel, protein C-mangel, protein S-mangel; omfattende kirurgi forbundet med langvarig immobilisering; høj risiko for venøs tromboembolisme på grund af flere risikofaktorer. Tilstedeværelse eller risiko for arterielle tromboemboliske lidelser: arteriel tromboembolisme - aktiv (f.eks. Myokardieinfarkt) eller prodromale symptomer (fx angina); cerebrovaskulær sygdom - aktivt slagtilfælde, slagtilfælde eller historie med prodromale symptomer (fx forbigående iskæmisk anfald) kendt arvelig eller erhvervet følsomhed over for arterielle tromboemboliske lidelser, fx hyperhomocysteinæmi og tilstedeværelsen af antiphospholipidantistoffer (antikardiolipin-antistoffer, lupusantikoagulant); migræne med en historie med fokale neurologiske symptomer; høj risiko for arteriel tromboembolisme på grund af flere risikofaktorer eller tilstedeværelsen af en af de alvorlige risikofaktorer såsom: diabetes mellitus med vaskulære komplikationer, svær hypertension, svær dyslipoproteinæmi. Nuværende eller tidligere pancreatitis ledsaget af signifikant hypertriglyceridæmi. Nuværende eller tidligere alvorlig leversygdom (indtil leverfunktionstestene er vendt tilbage til det normale). Nuværende eller tidligere godartede eller ondartede levertumorer. Tilstedeværelse eller mistanke om tumorer, der er afhængige af kønssteroidhormoner (f.eks. Tumorer i kønsorganerne eller brysterne). Blødning fra kønsorganerne i ukendt etiologi. Graviditet eller mistanke om graviditet.
Forholdsregler
Der er en øget risiko for arterielle og venøse trombotiske og tromboemboliske lidelser, fx myokardieinfarkt, slagtilfælde, dyb venetrombose, lungeemboli (risikoen for venøs tromboemboli er højest i det første år af brug af p-piller) ved brug af p-piller. et p-piller). Faktorer, der øger risikoen for venøs eller arteriel trombotisk og / eller tromboembolisk lidelse eller for en cerebrovaskulær ulykke: alder; rygning (risikoen øges desuden med stigningen i antallet af røget cigaretter og med aldring, især hos kvinder over 35 år) positiv familiehistorie (dvs. tilstedeværelse af venøs eller arteriel tromboembolisme hos søskende eller forældre i en relativt ung alder; hvis der er mistanke om genetisk disposition, bør kvinden henvises til specialistkonsultation, inden hun beslutter at bruge p-piller; fedme ( kropsvægt over 30 kg / m2); dyslipoproteinæmi; arteriel hypertension; migræne; valvulær hjertesygdom; atrieflimren; langvarig immobilisering, større operation, enhver operation på underekstremiteter eller alvorligt traume - i disse situationer anbefales det at afbryde den kombinerede anvendelse det orale svangerskabsforebyggende middel (mindst 4 uger før den planlagte operation) og genstart af præparatet inden for 2 uger efter patientens tilbagevenden til mobilitet Der er uoverensstemmelser med hensyn til åreknuder og tromboflebitis overflade i patogenesen af venøs tromboembolisme. Den øgede risiko for tromboembolisme i puerperium bør overvejes. Andre tilstande, der kan føre til kardiovaskulære bivirkninger, inkluderer diabetes mellitus, systemisk lupus erythematosus, hæmolytisk uræmisk syndrom, kronisk inflammatorisk tarmsygdom (Crohns sygdom eller colitis ulcerosa) og seglcelleanæmi.Stigningen i hyppigheden og sværhedsgraden af migrænehovedpine, mens du tager præparatet, kan være et prodromalt symptom på iskæmisk hjerneslag og kræve øjeblikkelig seponering af præparatet. Biokemiske faktorer, der kan indikere en medfødt eller erhvervet disposition for venøs eller arteriel trombose, inkluderer resistens over for aktiveret protein C, hyperhomocysteinæmi, antithrombin III-mangel, protein C-mangel, protein S-mangel, antiphospholipid-antistoffer (anti-cardiolipin-antistoffer, antikoagulantia). Nogle epidemiologiske undersøgelser har vist en øget risiko for livmoderhalskræft ved langvarig brug af p-piller. Der er dog stadig uoverensstemmelser med hensyn til indflydelsen af yderligere faktorer såsom seksuel adfærd og human papillomavirusinfektion. Der er en let øget relativ risiko for brystkræft hos kvinder, der bruger p-piller, som gradvist forsvinder inden for 10 år efter behandlingens ophør. En levertumor bør overvejes ved differentieret diagnose af svære øvre mavesmerter, hepatomegali eller tegn på intra-abdominal blødning hos kvinder, der bruger p-piller. Kvinder med hypertriglyceridæmi eller en positiv familiehistorie af hypertriglyceridæmi kan have øget risiko for at udvikle pancreatitis, mens de tager p-piller. Hvis der udvikles vedvarende hypertension, mens du tager præparatet, bør lægen overveje at stoppe det kombinerede orale præventionsmiddel og påbegynde en antihypertensiv behandling. Hvis det er angivet, kan brug af p-piller genstartes, når blodtrykket er normaliseret. Hos kvinder med arvelig angioødem kan eksogene østrogener fremkalde eller forværre sygdommens symptomer. Akutte eller kroniske forstyrrelser i leverfunktionen kan kræve seponering af præparatet, indtil markører for leverfunktion vender tilbage til normal. Gentagelse af kolestatisk gulsot, der opstod første gang under graviditet eller under tidligere brug af kønssteroidhormoner, kræver seponering af præparatet. Mens p-piller kan have en effekt på perifer insulinresistens og glukosetolerance, er der ingen beviser for, at der er behov for en ændring i etableret antidiabetisk behandling, og kvinder med diabetes bør overvåges nøje. Brugen af kombinerede orale svangerskabsforebyggende midler (COC'er) har været forbundet med Crohns sygdom og ulcerøs colitis. Kvinder, der er disponeret for chloasma, bør undgå eksponering for solen og ultraviolet stråling, mens de tager kombinerede orale svangerskabsforebyggende midler. Effekten af kombinerede orale svangerskabsforebyggende midler kan reduceres i tilfælde af for eksempel glemte doser, gastrointestinale lidelser eller samtidig brug af andre lægemidler. Hvis der opstår uregelmæssig blødning, er evaluering vigtig efter en tilpasningsperiode på ca. 3 cyklusser. Hvis uregelmæssig blødning vedvarer eller forekommer hos en kvinde, der tidligere har haft regelmæssige cyklusser, bør ikke-hormonelle årsager overvejes, og passende diagnostiske tests udføres for at udelukke maligniteter eller graviditet. Dette kan også kræve curettage af livmoderhulen. Nogle kvinder oplever ikke tilbagetrækningsblødning i det tabletfrie interval. Præparatet indeholder lactose - bør ikke anvendes til patienter med sjældne arvelige problemer med galactoseintolerans, Lapp lactase-mangel eller malabsorption af glucose-galactose. Præparatet indeholder saccharose - bør ikke anvendes til patienter med sjældne arvelige problemer forbundet med fruktoseintolerance, glucose-galactosemalabsorption eller sucrase-isomaltase-mangel. Præparatet indeholder glukosesirup - bør ikke anvendes til patienter med sjældne lidelser relateret til glukoseintolerans.
Uønsket aktivitet
Almindelig: hovedpine, brystsmerter (inklusive bryst ubehag og ømhed). Ikke almindelig: vaginitis og / eller vulvovaginitis, vaginal candidiasis eller andre vulvovaginale svampeinfektioner; øget appetit, deprimeret humør, svimmelhed, migræne, hypertension, hypotension, mavesmerter (inklusive ubehag, flatulens), kvalme, opkastning, diarré, acne, alopeci, udslæt (inklusive makulaudslæt), kløe, unormal tilbagetrækningsblødning ( herunder menorragi, hypommenorrhoea, oligomenorrhoea og amenoré), gennembrudsblødning (herunder vaginal blødning, blødning og blødning i livmoderen), forstørrelse af brystet (inklusive brystbelastning og hævelse), hævelse af bryst, dysmenoré, vaginal udflåd, ovariecystesmerter i bækkenet, træthed (asteni, utilpashed), vægtændring (vægtøgning, vægttab, udsving). Sjælden: lungetrombose og / eller emboli, tromboflebitis, diastolisk hypertension, ortostatisk kredsløbssygdomme, hedeture, åreknuder, venøse lidelser, venøs smerte; astma, hyperventilation, gastritis, enteritis, dyspepsi, allergisk dermatitis, atopisk dermatitis og / eller neurodermatitis, udslæt, psoriasis, svedtendens, chloasma, pigmenterings- og / eller misfarvningsforstyrrelser, seborré, skæl, hirsutisme, lidelse hud, hudreaktioner, symptomer på "appelsinskal", stellat hemangiom, rygsmerter, lidelser i bevægeapparatet, muskelsmerter, smerter i ekstremiteterne, cervikal dysplasi, cyster i livmoderudhæng, smerter i livmoderudhæng, brystcyste, fibroid cyster i brystet, dyspareuni, galactorrhoea, menstruationsforstyrrelser, brystsmerter, perifert ødem, influenzalignende sygdom, betændelse, feber, irritabilitet, øgede triglycerider i blodet, hyperkolesterolæmi, der afslører tilstedeværelsen af et yderligere bryst. Ikke kendt: urticaria, erythema nodosum, erythema multiforme, brystudledning, væskeretention. Venøs / arteriel tromboemboli, cerebrovaskulære hændelser, hypertension, hypertriglyceridæmi, ændringer i glukosetolerance eller effekter på perifer insulinresistens, levertumorer (godartet og ondartet), leverdysfunktion, chloasma, hos kvinder med arvelige problemer kan også forekomme. angioødem eksogene østrogener kan inducere eller forværre symptomer på angioødem. Symptomer på gulsot, kolestase-relateret kløe, cholecystolithiasis, porfyri, systemisk lupus erythematosus, hæmolytisk uræmisk syndrom, Sydenhams chorea, svangerskabsherpes, høretab otosklerose, Crohns sygdom, colitis ulcerosa, kan udvikle sig eller forværres. livmoderhalsen. En let øget risiko for brystkræft er blevet rapporteret hos brugere af orale svangerskabsforebyggende midler (et årsagssammenhæng med orale svangerskabsforebyggende midler er ukendt).
Graviditet og amning
Præparatet er kontraindiceret hos gravide kvinder. Hvis en kvinde bliver gravid, mens den bruger præparatet, bør brugen af denne seponeres. Det skal dog bemærkes, at store epidemiologiske undersøgelser hverken har vist en øget risiko for fosterskader hos børn af mødre, der brugte p-piller før graviditet, eller en teratogen effekt, når p-piller blev taget utilsigtet i den tidlige graviditet. Sådanne undersøgelser er ikke blevet udført med Jeanine. Kombinerede orale svangerskabsforebyggende stoffer kan påvirke amning ved at reducere mængden og ændre fødevaresammensætningen - deres anvendelse bør ikke anbefales, før amning stoppes.
Kommentarer
En omhyggelig sygehistorie og en komplet fysisk undersøgelse skal udføres, inden du begynder at bruge p-piller for første gang, eller når du genoptager brugen af p-piller. Testen skal gentages med jævne mellemrum. Hyppigheden og typen af tests bør vælges individuelt under hensyntagen til de etablerede procedurer. Undersøgelsen bør også omfatte måling af blodtryk, bryst-, abdominal- og reproduktionsorganundersøgelse, herunder cervikal udstrygningstest. Anvendelsen af steroidholdige svangerskabsforebyggende midler kan påvirke resultaterne af nogle laboratorieundersøgelser, fx biokemiske parametre for lever, skjoldbruskkirtel, binyre- og nyrefunktion, plasmaniveauer af (bærer) proteiner, fx kortikosteroid-bindende globulin, og niveauerne af lipid- eller lipoproteinfraktioner, parametre for kulhydratmetabolisme og parametre. koagulation og fibrinolyse. De ændrede laboratorietestresultater ligger normalt inden for det normale interval.
Interaktioner
Stoffer, der mindsker effektiviteten af svangerskabsforebyggende stoffer (enzyminducere og antibiotika): enzyminduktorer (stigning i levermetabolisme) - interaktion kan forekomme med lægemidler, der inducerer mikrosomale enzymer, hvilket kan øge clearance af kønshormoner; fx phenytoin, barbiturater, primidon, carbamazepin, rifampicin og muligvis også oxcarbazepin, topiramat, felbamat, ritonavir, griseofulvin og præparater indeholdende perikon; også HIV-proteasehæmmere (f.eks. ritonavir) og ikke-nukleosid reverse transkriptasehæmmere (f.eks. nevirapin) og kombinationer deraf er rapporteret at kunne øge levermetabolismen; antibiotika (forstyrrelser i lever- og tarmcirkulationen) - resultaterne af nogle kliniske forsøg antyder muligheden for et fald i lever- og tarmcirkulationen af østrogener på grund af brugen af nogle antibiotika (f.eks. penicilliner, tetracycliner), hvilket kan nedsætte koncentrationen af ethinylestradiol. Stoffer, der interfererer med metabolismen af kombinerede hormonelle svangerskabsforebyggende midler (enzymhæmmere): dienogest er et substrat for CYP3A4 - CYP3A4-hæmmere, såsom azol-svampedræbende midler (fx ketoconazol), cimetidin, verapamil, makrolider (fx erythromycin), anti-diltepressiva, dienogest koncentration. Orale svangerskabsforebyggende stoffer kan interferere med metabolismen af nogle andre lægemidler - plasma- og vævskoncentrationer kan enten øges (fx ciclosporin) eller falde (fx lamotrigin). Baseret på in vitro-undersøgelser er inhibering af CYP-enzymer af dienogest usandsynligt ved terapeutiske doser. Kvinder, der er i behandling med et af disse lægemidler, bør midlertidigt bruge en barrieremetode ud over p-piller eller vælge en alternativ prævention. En barriere til prævention bør anvendes under indtagelse af en hvilken som helst mikrosomal enzyminduktor og i 28 dage efter afbrydelse af behandlingen. Kvinder på antibiotika (undtagen rifampicin og griseofulvin) skal bruge en barriere til prævention op til 7 dage efter afslutningen af antibiotikabehandlingen. Hvis varigheden af brugen af en barriere metode overstiger varigheden af en COC pakke, skal den næste COC pakke startes straks uden en 7-dages pause.
Pris
Jeanine®, pris 100% PLN 54,26
Præparatet indeholder stoffet: Ethinyløstradiol, Dienogest
Refunderet stof: NEJ








-wartoci-odywcze.jpg)




-po-zabiegach-kardiologicznych.jpg)