Det første IVF-barn er i 30'erne. Og hun er en af de hundreder af tusinder, der blev undfanget uden for moderens livmoder. Men de spektakulære præstationer inden for fødselshjælp slutter ikke der. Infertilitet behandles mere og mere effektivt, senere moderskab er mulig, og genetiske defekter hos fosteret behandles uden at vente på fødsel.
Sent moderskab, sygdomme, der gør det vanskeligt at blive gravid, medfødte defekter hos fosteret - i moderne medicin er der mange problemer, der holder fødselslæger om natten. Flere og flere ægtepar henvender sig til dem for at få hjælp, som de engang ikke kunne stole på. I forskernes laboratorier gøres der mange lovende opdagelser, som gendanner håbet om at få deres egne børn til barnløse familier. Dette er en chance, de aldrig har haft før.
Infertilitetsbehandling - in vitro
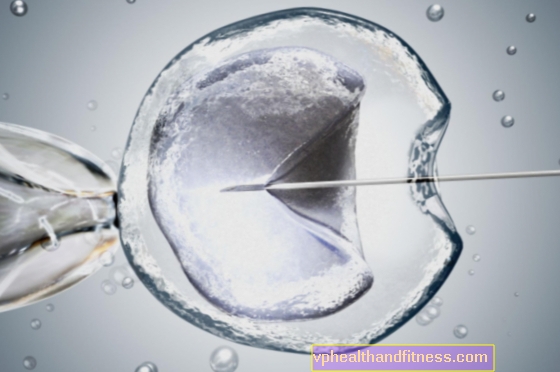
Da Luiza Brown, verdens første reagensglasbarn, blev født i juli 1978, markerede det begyndelsen på en fertilitetsrevolution. For titusinder af par, der ikke er i stand til at blive gravid på et naturligt sted, har mulighederne for kunstig befrugtning (den såkaldte in vitro-metode eller "i glas") åbnet sig.
30 år er gået, og metoden, der startede i Storbritannien Storbritannien, efter mindre ændringer, bruges stadig i dag. Desværre stadig med varierende lykke - de bedste verdenscentre opnår succes, dvs. graviditet gennem in vitro befrugtning, i 40-50% af tilfældene.
Siden Luisa Browns fødsel er omfanget af infertilitetsbehandling markant udvidet, hvilket påvirker så mange som hvert femte par i den reproduktive alder.Tidligere kunne kun en kvinde med syge æggeleder blive hjulpet på denne måde, de nuværende metoder til insemination, kunstig befrugtning og den såkaldte mikromanipulation anvendes til alle typer infertilitet, der findes hos både kvinder og mænd.
I modsætning til klassisk in vitro-befrugtning - hvor sæd sættes til et valgt æg - i mikromanipulation indføres en sæd direkte inde i cellen. Denne metode muliggør derfor befrugtning uden for moderens krop, når der kun er en enkelt sæd i sæd.
Kunstig befrugtningsteknik baner ikke kun vejen til moderskab for barnløse mennesker. Takket være dem blev det muligt, hvad vi kunne læse for et dusin år siden i science fiction-bøger: undersøgelse af embryoner for genetiske defekter, oprettelse af et organdonorembryo, der kunne redde livet for ældre søskende og endelig muligheden for at få et barn af ældre kvinder efter overgangsalderen.
Befrugtningsteknologien i et reagensglas gør det muligt for forældre at udsætte beslutningen om at blive mor takket være opbevaring af reproduktive celler - sædceller og æg - i specielle banker, hvor de ikke bliver ældre som deres ejere.
Men er læger og forskere gået for langt med at overvinde biologiske og etiske barrierer? Tilhængerne af moderne obstetrik slukker skeptikernes modstand med et argument: alle disse opdagelser er en velsignelse for mennesker, der af forskellige årsager ikke kan få børn. Hvorfor nægte dem denne ret?
Infertilitetsbehandling - direkte fra fryseren
Allerede i dag kan mange ufrugtbare par og kvinder efter radikale onkologiske operationer blive gravide takket være en mere sikker frysning af æg. Unge kræftpatienter, der er i behandling med kemoterapi eller strålebehandling, kan på forhånd deponere deres reproduktive celler i en passende bank og bruge dem efter afsluttet kræftbehandling.
Desuden bliver opbevaring af æg i dvale mere og mere moderigtigt blandt kvinder, der ønsker at udskyde moderskab til mindst 40 år. Derefter er de naturlige chancer for at blive gravid meget mindre end i en alder af 20 eller 30, selvom det stadig er ganske sandsynligt (angiveligt den ældste mor i verden er en 67-årig spansk kvinde - i foråret 2006 gennemgik hun IVF i Latinamerika og i december 2006 fødte tvillinger).
Idéen med at fryse æg er enkel, men den forbedres konstant: ideen er at opbevare æg i flydende kvælstof, så de ikke ødelægges. Traditionelle metoder medfører betydelig skade på æggets inderside, hvilket gør det helt ubrugeligt efter afrimning, og embryoet udvikler sig ikke. Æg tåler desværre ikke godt… temperaturen på –196˚C (i modsætning til sædceller, som er meget mere holdbare i denne henseende).
Innovative metoder, der anvendes i klinikker, der behandler infertile par, hvor deres embryoner eller individuelle kimceller opbevares, giver en bedre chance for graviditetsudvikling. En af sådanne metoder er den øjeblikkelige frysning af æg i en meget lille mængde væske, takket være hvilken deres indre i modsætning til konventionel frysning forbliver modstandsdygtig over for virkningerne af lav temperatur. Teknikken kaldes forglasning, og selvom den i øjeblikket betragtes som en eksperimentel metode, begynder den at blive brugt i stigende skala.
Infertilitetsbehandling: kunstig livmoder
Imidlertid går mange af de banebrydende eksperimenter inden for fødselslæge ikke ud over laboratorier. Sammen med forsøg på at bruge stamceller til at genopbygge beskadigede organer - såsom hjerte, lever og bugspytkirtel - undrer forskerne sig over oprettelsen af en kunstig livmoder. Hvis dette lykkes, vil det være muligt for kvinder, der uden held forsøger at blive gravid, at have en chance for at overleve moderskab, selvom fosteret skal udvikle sig uden for deres krop.
Allerede i 2002, et team af forskere fra Cornell University i Storbritannien Storbritannien meddelte, at det for første gang i historien var muligt at skabe et kunstigt endometrium. Lignende signaler kom også fra Japan, hvor der blev arbejdet på en plastisk livmoder, fyldt med fostervand, der blev holdt ved kropstemperatur.
Imidlertid har udviklingen af en mekanisk uteruserstatning vækket kontrovers fra starten, sammenlignelig med menneskelige kloningsplaner. Vil fosterlivet, der udvikler sig uden for moderens krop, hvor det kan reagere på hendes hjerterytme, følelser og naturlige bevægelser, have en effekt på den videre udvikling efter fødslen? Ovennævnte eksperimenter udført på laboratorier i Storbritannien Storbritannien og Japan måtte afbrydes i henhold til retningslinjerne fra komiteer for bioetik.
Men selvom succesen med sådanne eksperimenter, der kulminerer med fødslen af en sund nyfødt, stadig er langt væk, peger mange eksperter allerede på mindst et par fordele. Den kunstige livmoder vil ikke kun give afkom til en barnløs kvinde, men også gøre det lettere at holde fosteret i live, når det er umuligt under naturlige forhold. En kunstig livmoder kan også minimere ubehag ved graviditet. Selvom dette argument gør moderskab domænet for laboratorieaktiviteter, tyder alt på, at fødslen af et menneske, der udvikler sig i et laboratorium uden for moderens organisme, kun er et spørgsmål om tid.
Behandling af fosterskader hos fosteret
Ville vi have troet for flere år siden, at føtale fosterskader kan behandles under graviditeten, før barnet bliver født? I dag udføres forskellige kirurgiske procedurer, såsom rygmarvsbrokoperationer, eliminering af hjertefejl, dekompression af hydrocephalus på flere måneder gamle fostre uden at vente på levering. Moderne ultralydsscannere giver dig mulighed for at se fosteret i tre dimensioner - billedet er så nøjagtigt, at en læge kan genkende en kløft i ganen eller vurdere blodgennemstrømningen i den lille hjerne hos en baby, der udvikler sig inde i livmoderen.
Selv før fosteret udvikler sig, kan mange dramaer forhindres. Takket være formidlingen af in vitro-befrugtningsteknikker er læger i stand til at teste det genetiske materiale af sædceller og ægceller for tilstedeværelsen af defekte gener i dem og derefter kun implantere sådanne embryoner i livmoderen, der er fri for disse defekter. Dette sikrer, at den nyfødte bliver født sund. Den såkaldte Præimplantationsdiagnostik bruges i øjeblikket i nogle få fertilitetsbehandlingsklinikker (selvom den begyndte at blive brugt i verden i 1989), men med tiden vil antallet af sådanne centre og omfanget af de tilbudte tests bestemt stige. Allerede i dag kan genetikere kontrollere, om embryonerne ikke udvikler genetisk konditionerede sygdomme som hæmofili, cystisk fibrose, phenylketonuri, Huntingtons sygdom eller andre, relateret til transmission af gener, der er ansvarlige for visse kræftformer (fx arvelig brystkræft).
I Storbritannien I Storbritannien kan denne type præimplantationsdiagnostik bruges til at udvælge afkom til at donere knoglemarv til syge ældre søskende (Adam Nash blev født i 2000, hvis genetiske materiale på fosterstadiet blev testet for vævskompatibilitet med sin søster og afventede en livreddende transplantation ).
Igen er skeptikernes stemmer urolige: er vi på randen til at designe børn til særlige opgaver? Kan udvælgelsen af embryoner til brug ved behandling af andre mennesker stole på støtte fra etik? Genetikere beroliger: vi kan ikke nægte at hjælpe forældre, der ønsker at tage sig af deres børn fra fosterstadiet. Hvorfor skulle de først finde ud af om transmission af defekte gener efter fødslen af et barn - er det etisk?
månedligt "M jak mama"












-i-pne-(przewleke).jpg)