Hvordan forhindres kræft? Dødstallet, som tumorer indsamler, kunne være mindre, hvis vi passede os selv, undersøgte vi systematisk os selv. Du kan virkelig vinde mod kræft og andre kræftformer! Hvor kommer kræft fra, hvordan opdages og behandles den? Hvordan forhindres kræft?
Kræft afslører flere og flere af sine hemmeligheder for os. Tumorer (inklusive ondartede, såsom kræft) behandles i stigende grad, og forskere arbejder konstant på at dechifrere vores fjende nummer et. Vi lærer om nye behandlinger næsten hvert år. Og selvom vi i øjeblikket ikke er i stand til at forhindre neoplastiske sygdomme, er vi i mange tilfælde i stand til at opdage kræft på et tidligt stadium af dens udvikling og behandle os selv effektivt.
Hvor kommer kræft og andre kræftformer fra?
Vi bliver angrebet af næsten 200 forskellige kræftformer. Næsten hver af dem har en anden baggrund og udvikler sig forskelligt. Forskere forsøger stadig at finde ud af, hvorfor og hvordan kroppen skaber den første celle, der er forskellig fra de andre, hvorfra en kræftformet tumor opstår. Der er mange teorier. De fleste forskere fokuserer på genetisk forskning. Efter deres mening bestemmes den sandsynlige kendsgerning, at en defekt celle vises i kroppen, af skader på DNA-niveau (deoxyribonukleinsyre - et spiralformet molekyle, der danner et kromosom; indeholder en komplet kode for strukturen i hele kroppen).
Kræft er et udtryk, der ofte bruges til at beskrive kræft. I mellemtiden er kræft et af de ondartede svulster. Husk - al kræft er kræft, men ikke al kræft er kræft.
Vores celler deler sig konstant. Med hver opdeling dør de gamle, men tidligere videregiver de deres genetiske information til de nye. Dette betyder, at de vil udføre de samme funktioner som deres forgængere. Fejl forekommer undertiden i disse processer. Nogle fejl forårsager ændringer i dattercellens opførsel. Denne ændring i arveligt genetisk materiale kaldes en mutation. For eksempel kan det få en celle til at dele sig oftere og hurtigere end normalt og give anledning til kræft. Mutationer kan arves, og derfor er efterkommere af mennesker med kræft tilbøjelige til kræft.
Desværre handler vi også til vores egen skade, f.eks. Indånder vi udstødningsgasser, ryger fra cigaretter, spiser ofte røget produkter, som alle kan beskadige DNA og øge sandsynligheden for kræft. Desuden er lægerne sikre på, at nogle vira også kan gøre en sund celle til kræft, for eksempel infektion med humant papillomavirus (HPV) bidrager til udviklingen af livmoderhalskræft.
Blandt neoplasmer er der godartede (ondartede) og ondartede. En godartet neoplasma (godartet - neoplasma benignum) er tydeligt afgrænset fra det omgivende væv eller er lukket. Hans celler kan ikke komme ind i blodet. Det metastaserer aldrig.
Maligne neoplasmer (neoplasma malignum) er læsioner, der infiltrerer det omgivende væv, og deres celler kommer ind i blodet og lymfesystemet. De rejser gennem kroppen og metastaserer sygdommen. Der er flere typer maligne svulster - kræft, sarkomer, lymfomer, tumorer i centralnervesystemet, melanom.
Værd at videKræft er en af de ondartede tumorer, der udvikler sig fra epidermale celler eller epitelceller fra forskellige organer i kroppen, såsom hud, kirtel, slimhinde, foring af fordøjelsessystemet, skjoldbruskkirtlen og bugspytkirtlen. Udtrykkene "hjernekræft" og "knoglekræft" er ukorrekte, fordi der ikke er noget epitelvæv i disse områder.
Anbefalet artikel:
Kræft eller kræft? Hvordan er det - er enhver tumor kræft?Kræftforebyggelse - nødvendig forskning
Hver kvinde skal undersøge sine bryster hver måned - fra den første periode til slutningen af sit liv. Selvundersøgelse kan dog kun opdage tumoren, når den er ca. 1 cm i diameter. Meget mindre ændringer påvises ved mammografi og bryst ultralyd. For at opdage livmoderhalskræft i god tid er du nødt til at gå til en pap-udstrygning hvert år.
Chancerne for at besejre kræft afhænger stort set af, hvor tidligt den findes. Langt størstedelen af kræft opdaget i den såkaldte præ-invasiv (nul) udviklingstrin kan helbredes. På dette stadium af sygdomsudviklingen er vi ikke i stand til selv at bemærke læsioner. Af denne grund bør vi systematisk gennemgå forebyggende undersøgelser.
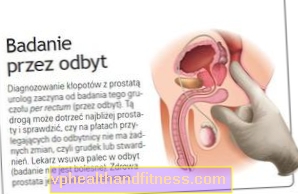
Mænd over fyrre bør hvert år undersøge prostata. Rektal undersøgelse - gennem anus - gør det muligt for lægen at opdage ændringer i størrelsen og konsistensen af denne kirtel. Hvis de er mistænkelige, kan din læge henvise dig til yderligere analyser, f.eks. Blod-PSA-antigen-test.
Til gengæld tillader det tidlige stadium af kolorektal kræft påvisning af en fækal okkult blodprøve (mennesker med en familiehistorie af tarmkræft bør gøre denne test hvert år, og alle - hvert år i 50'erne). Hvis du er i fare eller har en polypp (som ofte udvikler kræft), er en mere værdifuld test koloskopi, dvs. at se indersiden af tarmen gennem et spekulum.
Rygere eller udsatte mennesker skal have røntgenbillede af brystet hvert år. En sådan test kan være nyttig i diagnosen lungekræft. En mere detaljeret undersøgelse er imidlertid bronkoskopi (den såkaldte bronkoskopi - se dem gennem et spekulum eller fiberoptisk endoskop).
Det er også værd at have en ultralyd i bughulen hvert 1-2 år. Denne enkle test opdager ofte selv små tumorer i underlivet.
En tumor under et forstørrelsesglas
Hvis der findes en tumor, vil læger normalt se nærmere på dem. Sådanne tests som computertomografi, magnetisk resonansbilleddannelse eller positronemissionstomografi giver dig mulighed for nøjagtigt at kontrollere tumorens placering, bestemme dens størrelse og struktur samt finde ud af, om den allerede har metastaseret.
Nogle gange er vi også nødt til at gennemgå en biopsi. Det består i at punktere tumoren med en speciel nål (normalt under ultralydskontrol) og samle vævet til mikroskopisk undersøgelse. Specialisten kigger derefter på det indsamlede væv (det såkaldte afsnit) og kan vurdere arten af tumoren: om læsionen er godartet eller ondartet.
Blodmarkører
Hvis nogen i vores nærmeste familie har haft kræft, kan vi have en øget risiko. Vi er mere tilbøjelige til at blive syge, hvilket ikke betyder, at vi bliver syge. Nogle gange er en simpel blodprøve nok til at dæmpe din frygt og sove mere fredeligt.
Kræftmarkører, også kaldet neoplastiske markører, er kemikalier med forskellige strukturer, der produceres i vores krops væv. I sunde - der er ekstremt få af dem. Men når kræft opstår, stiger deres niveauer hurtigt.
Markører kan have form af antigener, proteiner, enzymer eller hormoner. De kommer ind i blodet og cirkulerer med det gennem kroppen. Desværre kan en tumor producere flere markører. Hvad mere er, en type kræft kan producere markører, der er karakteristiske for andre tumorer. For eksempel kan tilstedeværelsen af markøren CA 125 i kroppen indikere ovariecancer, men også kræft i bugspytkirtlen. Imidlertid kan nogle markører stærkt antyde tilstedeværelsen af en bestemt tumor, f.eks. PSA-markør tillader påvisning af prostatacancer på et meget tidligt udviklingsstadium.
Da markører ikke er homogene stoffer, beordrer lægen os normalt til at udføre den såkaldte et markørpanel (et sæt etiketter), der giver dig mulighed for at bestemme typen af igangværende neoplastisk proces. Markører bestemmes ud fra en samlet blodprøve. Det er dog ikke kun deres tilstedeværelse, der er vigtig, men også mængden over den tilladte norm. Hvis normen overskrides markant, betyder det ikke altid udviklingen af neoplastisk sygdom (selvom det normalt er). Det forhøjede niveau af nogle markører kan også være forbundet med fx meget alvorlig betændelse i leveren, bugspytkirtlen eller nyrerne.
Hvis markørerne er høje, er genetisk-onkologisk fortolkning af resultaterne nødvendig. Først derefter kan lægen bestille yderligere tests, fx mammografi, computertomografi eller magnetisk resonansbilleddannelse. Næsten 90 procent kræftforekomst er ikke relateret til familiens fortid. Cirka 90 ud af 100 testpersoner undlader at opdage genet for "kræftprædisponering". Men hvis de samme svulster ofte vises i familien, er det værd at besøge en genetisk klinik og bede om passende tests. Du har ikke brug for henvisning fra din læge.
Anbefalet artikel:
Tumormarkører (tumormarkører): typer og resultater af forskningGenetisk test for kræft
Hvis det første interview viser, at vi måske har ret til at frygte for vores eget helbred, vil vi finde os i et specialiseret forebyggende program. Vi betaler ikke for nogen forskning her. Blandt andet, tumormarkører, men ser også efter gener, der kan disponere for sygdommen. For eksempel hos kvinder - BRCA1-genet (ansvarlig for tendensen til brystkræft); når forfædre led af kolorektal kræft - CHEK2 genet. Mennesker, der har kolorektal cancer, men ikke har tarmpolypose, leder efter reparationsgener, der kan reparere det defekte DNA-fragment. Stimulering af disse gener kan forhindre sygdommen i at udvikle sig.
Alle, der kommer til en genetisk klinik ved det første møde, bestemmer sammen med en læge, hvilket familiemedlem der skal begynde at lede efter genetiske mutationer. Hvis det er muligt, vælges normalt en person, der allerede har lidt af kræft. Takket være det er det lettere at finde genet, der er årsagen til ulykke i en given familie. Når det er tagget, søges det efter hos andre medlemmer. De, der har det, går til den såkaldte risikogrupper og udsættes for andre specialiserede undersøgelser. På den anden side forbliver dem, der ikke har fundet "skyldige genet", kun under observation af klinikken (så skal kontrollerne rapportere til specifikke tests inden for de foreskrevne tidsfrister).
Genetisk rådgivning
Der er over 20 af dem i Polen. De opererer på alle onkologiske centre. De fleste genetiske klinikker tester gratis for arvelig kræftmodtagelighed.Deres adresser kan findes på hjemmesiden: http://www.genetyka.com/
Vejrkræft
Nogle gange sker det, at vi ikke har kræft, men specialtest har bekræftet, at risikoen for at udvikle sygdommen er meget høj. Så tilbyder lægerne os forebyggende handlinger og behandlinger. Nogle gange er de meget drastiske - i tilfælde af arvelig kolorektal kræft kan det være en kolektomi, dvs. profylaktisk fjernelse af tyktarmen. Det udføres, når (bortset fra det defekte gen) adskilles adskillige polypper (der er hundreder) i tarmen, og det er kun et spørgsmål om tid, før kræften udvikler sig. På grund af det faktum, at en del af tyndtarmen under operationen kan gøres til et specielt reservoir, er det muligt at opretholde den naturlige rute for afføring.
Til gengæld tilbydes bærere af genet, der er ansvarlig for forekomsten af medullær skjoldbruskkirtelkræft, til at fjerne skjoldbruskkirtlen. Selv i barndommen, fordi mange års observationer har vist, at 100 procent. Bærere af dette gen udvikler senere kræft. Så tidlig fjernelse af skjoldbruskkirtlen redder bare liv.
Man kan nu tilbyde profylaktiske operationer til for eksempel kvinder, der er i risiko for livmoder-, ovarie- eller brystkræft. Betingelsen er fødslen af allerede planlagte børn.
Kræftbehandling
Indtil videre er det mest effektive våben i kampen mod kræft kirurgi. Men det er ikke altid nok at fjerne selve tumoren. Nogle gange er der behov for supplerende terapier.
Over tid kan nogle ændringer udvikle sig til kræft. Dette er tilfældet med tyktarmspolypper, nogle skjoldbruskkirtelknuder eller usædvanlige pigmenterede læsioner på huden. Du kan forudse kræft og fjerne læsioner, før de bliver ondartede. Sådanne handlinger er dog ikke altid mulige, og så er vi nødt til at bekæmpe indtrængeren.
Kræftkirurgi
Hvis tumoren opdages i et tidligt udviklingsstadium, er det ofte nok at fjerne tumoren med det omgivende væv (dette er den såkaldte sikkerhedsmargen). Nogle gange er det dog nødvendigt at afskære et helt organ (f.eks. Brystet) for at slippe af med alle muterede celler og forhindre sygdommen i at gentage sig. Hvis læger har mistanke om, at kræften er i et mere avanceret stadium, fjerner de også nærliggende lymfeknuder.
Som et resultat af kirurgisk indgreb formår læger at redde ca. 25% af livene. syg.
Kirurgi for at fjerne tumoren behøver ikke at være et kirurgisk snit. Ofte bruger læger:
- Endoskopi - det bruges til kirurgi inde i pleurahulen (thoracoscopy) eller bughulen (laparoscopy). Med denne teknik undgås et stort ar.
- Ultralyd - Denne metode bruger en speciel kniv, der vibreres med høj frekvens af ultralyd. Det muliggør næsten blodfri fjernelse af fx dele af parenkymale organer (fx nyre eller lever).
- Laser - bruges til at behandle ændringer i huden, slimhinderne i fordøjelseskanalen, luftvejene og kønsorganerne. Fjernelse af neoplastiske ændringer med en laser er især nyttig til behandling af ændringer i spiserøret, luftrøret og tyktarmen.
- Kryoterapi - for at fjerne små, godartede, overfladiske læsioner (f.eks. På slimhinder) anvendes en kryoprobe afkølet med flydende nitrogen til –180 grader C. Kold ødelægger syge celler.
- Elektrokirurgi - det bruges til behandling af små, overfladiske og godartede læsioner. Der anvendes specielle elektroder i forskellige former, opvarmet af højfrekvent strøm. Høj temperatur har en destruktiv virkning på syge celler.
Kræftbehandling - strålebehandling
Det supplerer oftest kirurgisk behandling. Hvis læger mener, at der kan være nogle "overlevende" kræft tilbage, forsøger de at ødelægge det med stråling - oftest røntgen- eller gammastråling. Når patienten bestråles fra en vis afstand - er det teleradioterapi. Hvis strålingskilden placeres direkte på tumoren eller i dens nærhed - brachyterapi.
Strålebehandling er, som enhver anden metode, ikke uden uønskede bivirkninger. Det dræber kræftceller, men det svækker også kroppen og ødelægger nogle af de sunde celler ved belysningsstedet. Virkningerne af den såkaldte Vi kan opleve strålingssyge med en vis forsinkelse, fx kvalme og opkast kan forekomme flere timer eller dage efter strålebehandling. Når disse symptomer aftager, fortsætter de ugunstige ændringer i knoglemarven, fx antallet af erytrocytter (røde blodlegemer), leukocytter (hvide blodlegemer) og trombocytter (blodplader) falder i det perifere blod, hvilket reducerer immunitet og reducerer blodpropper. I nogle tilfælde, hvor bestrålingsområdet var omfattende, kan appetitløshed, feber og diarré forekomme. Undertiden forekommer vævsnekrose og erytem (og endda sårdannelse) på bestrålingsstedet. Efter behandling forsvinder de fleste af disse symptomer uden at efterlade spor.
Anbefalet artikel:
Strålebehandling: hvordan fungerer det? Bivirkninger af strålebehandling Godt at videKræftstatistikker
- 40 millioner mennesker lever med kræft i verden.
- Dataene fra den polske kræftunion viser, at 300 mennesker i Polen hver dag finder ud af, at de har kræft.
- 220 af dem vil sandsynligvis dø. Cirka 30 procent kan helbredes permanent. syg.
I begyndelsen af 1960'erne var livmoderhalskræft den mest almindelige sygdom blandt kvinder efterfulgt af brystkræft. Brystkræft er nu mere almindelig efterfulgt af lungekræft efterfulgt af livmoderhalskræft.
I begyndelsen af 1960'erne led mænd oftest af mavekræft efterfulgt af lungekræft. Nu går lungekræft foran, efterfulgt af prostatacancer og mavekræft.
Kræftbehandling - kemoterapi
Kræftceller kan dele sig konstant. Kendskab til denne egenskab udvikler forskere lægemidler, der virker cytostatisk, dvs. hæmmer celledeling. De tages oralt eller i form af dryp. Dryppet skal normalt tages på hospitalet. Det tager minutter eller endda timer. Hvis der tages cytostatika ofte og i lang tid - kan læger implantere en plastikbeholder under huden, hvorfra lægemidlerne administreres. Kemoterapi vælges individuelt for hver patient.
At tage cytostatika har også sine bivirkninger. Først og fremmest har det en negativ effekt på knoglemarven. Dette kan resultere i anæmi, træthed og døsighed. Immunitet falder også, så risikoen for infektion øges. Under kemoterapi skal du kontrollere blodbilledet (udføre et blodtal) og om nødvendigt gennemgå en transfusion eller tage præparater, der fremskynder fornyelsen af knoglemarven.
Kemoterapi kan også forårsage andre midlertidige bivirkninger: hårtab, skøre negle, følsomhed over for ultraviolet (du kan ikke solbade og bruge solarium), fordøjelsessystemproblemer - forstoppelse eller diarré, kvalme, opkastning, manglende appetit.
Anbefalet artikel:
Kemoterapi: typer. Hvordan fungerer kemoterapi?Kræftforekomsten steg med 46%. Og det skal være endnu værre
Effektiviteten af onkologisk behandling i Polen er værre end i de fleste andre EU-lande. Ondartede svulster er den næst hyppigste dødsårsag i Polen. Siden 1999 er antallet af sager steget med 46% og antallet af dødsfald med 23,2% ifølge NIK-rapporten fra 2018.
"Polen er sammen med Ungarn og Kroatien i de top tre EU-lande med den højeste dødelighed fra ondartede svulster. I Polen viser lung- og tyktarmskræft sig at være den farligste derudover blandt mænd, prostata- og blærekræft og blandt kvinder, bryst- og æggestokkræft" - informerede det øverste kontrolkammer.
Og det skal være endnu værre. Ifølge specialister vil forekomsten af onkologiske sygdomme i 2025 stige med over 25%, og kræft bliver derefter den største dødsårsag i Polen.
Som svar på NIK-rapporten annoncerede sundhedsministeren en stigning i udgifterne til onkologi.

Kilde: Tilgængelighed og virkninger af kræftbehandling https://www.nik.gov.pl/plik/id,15932,vp,18449.pdf
Kræftbehandling - hormonbehandling
Nogle kræftformer (fx bryst, prostata) kaldes hormonafhængige tumorer, hvilket betyder, at deres udvikling kan påvirkes af visse hormoner. Derefter anvendes hormonbehandling ud over kemoterapi ofte. Dette øger effektiviteten af hele behandlingen. For kvinder kræver kampen mod brystkræft undertiden blokering af æggestokkens funktion eller endda fjernelse af dem. Denne beslutning træffes derefter af lægen og hans patient.
Nye metoder til kræftbehandling
Hver dag beskæftiger videnskabelige laboratorier sig med kræft. Forskere konkurrerer i deres søgen efter en kræftdræber. Nogle gange rammer de hegnet som en kugle, men nogle gange gør de opdagelser som Nobelprisen.
Terapier, der indtil for nylig blev brugt af onkologer, svækkede os og ødelagde syge, men også sunde celler i kroppen. De forårsagede også en række bivirkninger.
I øjeblikket, takket være forståelsen af strukturen af kræftceller, og især receptorer på deres overflade, har forskere udviklet den såkaldte målrettede terapier. Onkologiske lægemidler, der anvendes inden for deres rammer, ødelægger kun syge celler med bemærkelsesværdig præcision. Hvordan fungerer de? Nå, på overfladen af kræftceller er der fremskrivninger kaldet receptorer. Det er som et stik til stik. Stikkene er kemikalier, der giver et signal for, at kernen deler sig, dvs. at tumoren vokser. De nyeste onkologiske præparater er som falske stik. De blokerer receptorer (sockets) og forhindrer således udveksling af information mellem celleoverfladen og dens kerne. Sådan dør delingsprocessen, og cellen dør.
Sultede celler
Den anden gruppe kræftlægemidler blokerer receptorer på overfladen af kræftceller, men kun dem, der udskiller stoffer, der provokerer udviklingen af blodkar, der forsyner tumoren med næringsstoffer og ilt. Dette forhindrer udviklingen af et tæt netværk af arterioler og vener, som får de 'sultne' kræftceller til at dø.
Stamceller
Som det viser sig, kan de fås ikke kun fra navlestrengsblod, men også fra voksne, fx fra knoglemarv eller fedtvæv. Når de er ordentligt forberedt, kan de omdannes til ethvert væv i kroppen, såsom hjerte, lever, bugspytkirtel, nyrer og endda øjenhinden. Desværre helbreder stamceller os ikke for kræft, men efter fjernelse kan de i nogen grad regenerere det beskadigede organ.
Genterapier
Læger mener, at genterapier vil blive udbredt i mennesker i 8-10 år. Nu kan forskere introducere et gen i tumoren, der øger koncentrationen af lægemidlet, der administreres i kræftceller. Dette giver dig mulighed for at reducere doserne af kemoterapeutiske midler samt begrænse bivirkningerne af disse lægemidler på det omgivende sunde væv. I øjeblikket er kliniske forsøg i gang i flere centre rundt om i verden for at bestemme effektiviteten af denne metode.
Anbefalet artikel:
Stamcellestyrkemånedligt "Zdrowie"


---objawy-przyczyny-leczenie.jpg)
-zaczyna-si-od-kamienia-nazbnego.jpg)












-przyczyny-objawy-leczenie.jpg)